Последствия заболевания
Как любое инфекционное заболевание коклюш может вызвать определенную реакцию организма на следы своего присутствия в человеческом теле. Из распространенных осложнений нужно отметить ряд:
- эмфизема тканей дыхательных отделов;
- коклюшная пневмония;
- нарушение дыхательного ритма;
- нарушения мозгового кровообращения;
- кровотечения наружные и внутренние;
- развитие грыжи любой локализации;
- разрывы барабанной перепонки, диафрагмы.
Могут наблюдаться развитие вторичных бактериальных инфекций: пневмония, бронхит, ангина, отит.
Как негативные последствия недуга нужно отметить: бронхолегочные заболевания хронического характера, неврозы, предрасположенность к судорогам, задержка психомоторного и речевого развития.
Врачи отмечают, что коклюш является высококонтагиозным инфекционным заболеванием, которое чаще всего поражает детей, но может встречаться и у взрослых. Клиническая картина включает в себя характерные приступы кашля, которые могут длиться несколько недель и сопровождаться свистящими звуками при вдохе. Важно, что на начальных стадиях коклюш может проявляться как обычная простуда, что затрудняет диагностику.
Для точного определения заболевания врачи рекомендуют проводить лабораторные исследования, такие как ПЦР или серологические тесты. Лечение коклюша, как правило, включает антибиотики, которые наиболее эффективны в первые дни болезни. Также важно поддерживать комфортные условия для пациента, обеспечивая достаточное количество жидкости и отдых. Врачи подчеркивают значимость вакцинации как основного метода профилактики, что позволяет существенно снизить заболеваемость и тяжесть течения болезни.

Формы заболевания по тяжести протекания
Чтобы подробнее знать о том, с чем имеете дело, нужно также ознакомиться и с формами заболевания, разделенными по их тяжести.
- Легкая форма. При такой форме болезни кашель не сильно выражен, повторяется около 15 раз в сутки. Приступы короткие, состояние больного нормальное и не изменяется. Другие симптомы не появляются.
- Среднетяжелая форма. При такой форме коклюша приступы кашля насчитываются до 25 раз. Кашель сопровождается рвотой и длится дольше, чем при предыдущей форме. Возникает цианоз. Это такое состояние, при котором появляется синевато-бледный оттенок на губах, носу, глазах и вокруг губ. Лицо становится отекшим, кожа приобретает бледный оттенок. Состояние становится вялым, сонливым, малоподвижным.
- Тяжелая форма. При тяжелой форме значительно ухудшается состояние больного. Кашель становится настолько частым, что мешает нормальному приему пищи в положенное время. Появляется раздражительность, отсутствие сна и апатита. Кашель сопровождается рвотой, цианоз более заметен. Возможно появление апноэ (моменты остановки дыхания, в связи с нарушением поступления кислорода в легкие).
Симптоматика
Особенностью заболевания является отсутствие интоксикации. Периоды клинического течения инфекции:
- Катаральный,
- Судорожный,
- Разрешения.
Начинается коклюш с появления слизистых и обильных выделений из носа, умеренного сухого кашля, общего недомогания, субфебрилитета. Такая клиника сохраняется у больных в течение 2 недель, а затем катаральный период сменяется судорожным.
При коклюше кашель — основной симптом патологии. Постепенно он учащается, становится более интенсивным и приступообразным. Кашель обычно возникает по ночам и в утренние часы. Перед приступом появляется боль в горле, беспокойство и неприятные ощущения в груди.
Появлению кашлевых толчков предшествуют репризы — свистящие звуки, возникающие на вдохе из-за ларингоспазма. Кашлевые, судорожные толчки-выдохи сменяются глубоким свистящим вдохом, а затем появляются вновь. В конце приступа отходит вязкая, густая мокрота или возникает рвота. Если приступы быстро сменяют друг друга и концентрируются на небольшом промежутке времени, говорят о пароксизме.
Характерен внешний вид больного. Во время приступа краснеет и отекает лицо, дыхание становится шумным с репризами, появляются точечные геморрагии на коже, слизистой рта и конъюнктиве. Дети становятся возбужденными, на лице появляется цианоз, вены шеи расширяются. Возможно травмирование уздечки языка или появление на ней язвочки, покрытой белым налетом. В тяжелых случаях непроизвольно выделяется моча и кал, наступает кратковременная остановка дыхания, развивается удушье. Длительность приступа составляет примерно 4 минуты. Когда приступ проходит, состояние больных нормализуется.
Судорожный период длится около месяца, после чего наступает стадия выздоровления. Кашель становится продуктивным, появляется слизистая мокрота. Приступы возникают все реже, перестают быть спазматическими и постепенно прекращаются. Основная симптоматика обычно исчезает за месяц, а астенизация и сухой кашель могут долгое время беспокоить больных. Период разрешения длится 2-3 недели.
Иногда после выздоровления приступы кашля могут возвращаться. Причина этого явления – наличие очага возбуждения в продолговатом мозге. Кашель становится ответной реакцией на внешние раздражители. Больной в это время неопасен для окружающих.
Тяжесть течения патологии определяется частотой и длительность приступов кашля. Существует закономерность: при учащении приступов кашля увеличивается их продолжительность, и формируются пароксизмы.
Выделяют 3 степени тяжести коклюшной инфекции:
- Легкая степень — приступы кашля до 10 раз в сутки, признаки гипоксии и рвота в конце приступа отсутствуют, осложнения не возникают. Состояние больных остается удовлетворительным, аппетит сохранен.
- Среднетяжелая степень — приступы кашля от 10 до 20 раз в сутки, у больных появляется цианоз носогубного треугольника, приступы кашля часто заканчиваются рвотой. Общее состояние удовлетворительное, больные отказываются от еды. Осложнения развиваются на 3 неделе болезни.
- Тяжелая степень — приступы кашля более 20 раз в сутки, появляется цианоз лица, в крови — лейкоцитоз. Развиваются осложнения на 1 неделе заболевания. Больные становятся вялыми, раздражительными, у них отсутствует аппетит.
У привитых лиц коклюш может протекать в атипичной форме:
- Стертая форма характеризуется сухим, навязчивым кашлем, который сохраняется в течение всего периода болезни. Приступы кашля у них выражены слабее, репризы и рвота отсутствуют. Заболевание с трудом поддается терапии.
- При абортивной форме появляется типичный для коклюша спазматический кашель, который длится всего неделю. Клинические признаки быстро регрессируют.
- Бессимптомная или субклиническая форма протекает без выраженной симптоматики, но при посеве исследуемого материала обнаруживается возбудитель, в крови — нарастание титра антител. Такие формы патологии развиваются у контактных лиц.
У взрослых коклюшная инфекция протекает без приступообразного, спазматического кашля в виде тяжелого бронхита.
Клинически паракоклюш ничем не отличается от коклюша, но протекает намного легче и практически не вызывает осложнений. Это единственное отличие этих инфекций.
При тяжелом течении коклюша возможно развитие тяжелых осложнений:
- Кровотечений из носа и кровоизлияний в головной мозг,
- Хронических заболеваний легких — пневмонии, эмфиземы, ателектазов,
- Судорожного синдрома, эпилепсии и энцефалопатии,
- Ларингитов, отитов и бронхитов при присоединении стафилококковой или стрептококковой микрофлоры.
С помощью правильно подобранного патогенетического и этиотропного лечения можно избежать развития осложнений и летального исхода.
Коклюш — это острое инфекционное заболевание, вызываемое бактерией Bordetella pertussis. Люди часто описывают его клинические проявления как мучительные приступы кашля, которые могут длиться несколько недель. Особенно тяжело заболевание переносится детьми, у которых может развиться дыхательная недостаточность. Диагностика коклюша включает анализы на наличие бактерий и антител, а также клинический осмотр. Важно отметить, что ранняя диагностика способствует более эффективному лечению. Лечение обычно включает антибиотики, которые помогают сократить продолжительность болезни и предотвратить распространение инфекции. Вакцинация остается ключевым методом профилактики, и многие родители отмечают, что прививки значительно снизили заболеваемость в их семьях.

Виды вирусов
Вызывать симптомы патологии могут разные типы бактерий, которые отличаются по месту локализации, скорости развития, признакам. Вирусы человека обладают специальной классификацией, условно они делятся на стремительные и медленные. Второй вариант очень опасен тем, что симптоматика очень слабая и обнаружить сразу проблему не получается. Это дает ей время размножиться, укрепиться. Среди основных видов вирусов выделяют следующие группы:
- Ортомиксовирусы – все вирусы гриппа.
- Аденовирусы и Риновирусы. Провоцируют ОРВИ – острая респираторная вирусная инфекция, которая поражает дыхательную систему. Симптомы очень схожи с гриппом, могут вызывать осложнения (бронхит, пневмонию)
- Герпесвирусы – вирусы герпеса, которые могут долгое время жить в организме бессимптомно, активизируются сразу же после ослабления иммунитета.
- Менингит. Провоцирует его менингококковая инфекция, происходит поражение слизистой головного мозга, питается вирус ликвором (спинномозговая жидкость).
- Энцефалит – поражает оболочку головного мозга, провоцирует необратимые нарушения в работе ЦНС.
- Парвовирус, которые является возбудителем полиомиелита. Очень опасная болезнь, способна вызывать судороги, воспаление спинного мозга, паралич.
- Пикорнавирусы – возбудители вирусных гепатитов.
- Ортомиксовирусы – становятся причиной паротитов, кори, парагриппа.
- Ротавирус – становятся причиной энтерита, кишечного гриппа, гастроэнтерита.
- Рабдовирусы – возбудители бешенства.
- Паповирусы – причина папилломатоза человека.
- Ретровирусы – возбудители СПИДА, сначала развивается ВИЧ, а потом уже СПИД.
Возбудитель коклюша и пути передачи инфекции
Коклюш относится к инфекциям, передающимся воздушно-капельным путем от больного человека к здоровому. Возбудитель коклюша – коклюшная палочка Борде-Жангу (бордетелла), названная в честь открывших ее ученых. Коклюшная палочка Борде-Жангу имеет «родственницу» – бордетеллу паракоклюша, вызывающую так называемый паракоклюш – заболевание, клиника которого повторяет коклюш, протекающий в легкой форме. Бордетеллы неустойчивы во внешней среде и быстро погибают под воздействием высоких и низких температур, ультрафиолетового излучения, высыхания. Так, к примеру, открытые солнечные лучи уничтожают бактерии за один час, а охлаждение – за считанные секунды. Поэтому носовые платки, предметы обихода, детские игрушки и т.п. не представляют эпидемической опасности как факторы передачи. Специальная санитарная обработка помещений, в которых пребывал пациент, также не проводится. Передача инфекции, как правило, происходит при непосредственном контакте с пациентом (пребывание на расстоянии ближе, чем 1.5 – 2 м от больного). Чаще всего имеет место вдыхание частичек слизи, попавших в воздух при кашле, однако возбудитель может выделяться в окружающую среду и при чихании, разговоре и т.п. Максимальную опасность в эпидемиологическом отношении представляет пациент в первую неделю спазматического кашля (в этот период возбудитель коклюша выделяют от 90 до 100% больных). В дальнейшем опасность снижается (на второй неделе бордетеллы выделяют около 60% больных, на третьей – 30%, на четвертой – 10%). В целом, заражение возможно при контакте с больным коклюшем начиная от последних дней инкубационного периода до 5-6-й недели заболевания. При коклюше также встречается бактериеносительство, то есть состояние, при котором человек выделяет в окружающую среду опасные бактерии, а сам не ощущает никаких признаков заболевания. Но бактериеносительство при коклюше кратковременно и особого значения для распространения заболевания не имеет. Большую опасность представляют собой легкие и стертые формы коклюша, когда периодично кашляющий ребенок или взрослый остается в коллективе. Коклюш – заболевание, которое принято относить к так называемым детским инфекциям. Доля детей среди заболевших коклюшем составляет около 95-97%. Наибольшая восприимчивость к инфекции наблюдается в возрасте от 1 года до 7 лет. Однако взрослые также не застрахованы от развития коклюша. По некоторым данным вероятность заражения взрослых в семье с заболевшим ребенком может достигать 30%. При этом у взрослых болезнь чаще протекает в стертой форме. Нередко таким пациентам ошибочно ставят диагноз «хронический бронхит» и безуспешно лечат от несуществующего заболевания
Поэтому врачи советуют при затянувшемся кашле, особенно в тех случаях, когда он протекает с мучительными приступами, обращать внимание на эпидемиологическую обстановку – не было ли контактов с длительно кашляющим ребенком. У переболевших коклюшем пациентов устанавливается пожизненный иммунитет
Однако, как и в случае с вакцинацией, иммунитет к коклюшу не исключает заболевания паракоклюшем, который клинически не отличим от легкой формы коклюша.

Симптомы вируса
Проявляется симптоматика не всегда сразу, некоторые виды вирусных болезней могут длительное время протекать без явных признаков, что становится проблемой при дальнейшем лечении. Каждое инфекционное заболевание проходит следующие этапы:
- инкубационные период;
- продромальный;
- разгар патологии;
- выздоровление.
Длительность первого этапа всегда зависит от конкретного типа вируса и может длиться от 2-3 часов, до полугода. Симптоматика будет отличаться в зависимости от развивающегося заболевания, но, как правило, к общим симптомам вирусных патологий относят следующие проявления:
- болезненность, мышечная слабость;
- небольшой озноб;
- стойкая температура тела;
- чувствительность кожных покровов при прикосновении;
- кашель, боль в горле, слезотечение;
- нарушения функции некоторых органов;
- увеличение лимфатических узлов.
Температура при вирусной инфекции
Это одна из основных реакций организм на проникновение любого возбудителя. Температура является защитным механизмом, который активизирует все другие функции иммунитета для борьбы с вирусами. Большая часть заболеваний протекают с высоким показателем температуры тела. К вирусным патологиям, которые провоцируют этот симптом относятся:
- грипп;
- ОРВИ;
- клещевой энцефалит;
- детские заболевания: ветряная оспа, инфекционный паротит, краснуха, корь;
- полиомиелит;
- инфекционный мононуклеоз.
Часто отмечаются случаи развития заболеваний, пи которых температура не растет. В качестве основных симптомов выступают водянистые отделения с насморком, першение в горле. Отсутствие температуры объясняется недостаточной активностью вируса или иммунитет сильный, поэтому не полностью использует все возможные методы борьбы с инфекцией. Если же рост пошел, то держатся высокие показатели, как правило, около 5 дней.
Виды коклюша
Классификация коклюша происходит следующим образом:
По течению:
Типичный – развитие болезни происходит все 4 периода (описаны в симптомах болезни). Подразделяется на:
- Легкая форма – характеризуется не более 15 приступами в сутки, которые изредка заканчиваются рвотой, продромальным периодом в 10-14 дней, небольшим цианозом носогубного треугольника, отечностью лица, симптомами эмфиземы легких;
- Среднетяжелая форма – характеризуется 16-25 приступами в сутки в течение 5 и более недель, с частыми репризами, хрипами в области легких, продромальным периодом в 6-9 дней, ухудшением состояния больного, вялостью, цианозом и одутловатостью лица, дыхательной недостаточностью во время отсутствия кашлевых приступов, бессонницей;
- Тяжелая форма — характеризуется 30 и более приступами (часто длительными) в сутки, продромальным периодом в 3-5 дней, ухудшением общего состояния здоровья, снижением массы тела, цианозом, приступами рвоты, апноэ, тахипноэ (вне приступа), угнетением сознания, энцефалопатией, судорогами, выраженным лейкоцитозом с лимфоцитозом.
Атипичный (стертый) – болезнь может протекать без ярко-выраженной картины, свойственной коклюшу, в т.ч. без коклюшного кашля. Подразделяется на:
- Стертая форма;
- Субклиническая форма.
По развитию (периоды коклюша):
1. Инкубационный период (2-14 день);
2. Продромальный (катаральный) период (7-14 день);
3. Спазматический период (4-6 недель);
4. Период разрешения (2-3 недели).
Лечение
Лечение коклюша у взрослых в домашних условиях может проходить только в тех случаях, когда болезнь носит неосложнённый характер, и человек проживает один. Если же есть риск заражения других членов семьи, терапию осуществляют в условиях инфекционного стационара.
Медикаментозное лечение
Стандартная схема терапии включает в себя:
- Этиотропная терапия — антибиотики. Назначаются строго по показаниям: в первые 10 дней заболевания можно назначать макролиды: «Эритромицин», «Мидекамицин» («Макропен»), «Азитромицин» («Сумамед», «Азитрал», «Азитрокс»), «Рокситромицин» («Рулид»), «Кларитромицин» («Клабакс»). Или в первые 7 дней можно назначать защищенные пенициллины («Амоксиклав», «Флемоклав»). В более поздний период (после 10 дней заболевания) антибиотики назначать нецелесообразно, однако, их прием оправдан при присоединении гнойных осложнений (пневмония, бронхит, плеврит и др.).
-
Для расширения бронхов назначается «Эуфиллин». При легкой и среднетяжелой стадии заболевания его можно принимать в таблетированной форме. При тяжелой необходимо внутривенное капельное введение препарата (в разведении с физиологическим раствором). Это оправдано при выраженной обструкции дыхательных путей, при отеке легких, а также при нарушениях мозгового кровообращения.
-
При тяжелых, некупируемых приступах кашля оправдано применение анксиолитиков («Седуксен», «Реланиум», «Сибазон»).
-
Оксигенотерапия в кислородных палатках или через маску. Это особо эффективно при признаках дыхательной недостаточности.
-
При развитии отека легких оправдано применение глюкокортикоидов («Преднизолон»), диуретических препаратов («Лазикс»).
Противококлюшный иммуноглобулин особой эффективности не показал, поэтому его практически не используют в настоящее время.
Больным коклюшем также рекомендуется гулять на улице, увлажнять воздух в помещении и ежедневно по несколько раз проветривать помещение. Обязательным условием является регулярная влажная уборка, так как пыль дополнительно раздражает органы дыхания, что может стать причиной ухудшения самочувствия и усиления приступов кашля.
Народное лечение
Использование любого из народных методов лечения должно проводиться только с разрешения лечащего врача.
Лечебные отвары и соки. Справиться с кашлем и улучшить отхождение мокроты помогут молочный отвар с чесноком и луковый сироп. Эти средства весьма эффективны в лечении коклюша, так как не только облегчают дыхание, но и оказывают дополнительную поддержку в борьбе с болезнетворными микроорганизмами.
Включение в рацион свежевыжатого апельсинового сока (сок промышленного производства не подойдёт) поможет укрепить иммунитет и ускорить выздоровление.
Сбор алтея лекарственного. Сбор можно купить в аптеке. Готовится лекарственное средство очень просто – 2 столовые ложки сбора нужно заварить 0,5 л кипятка и дать настояться в течение 30 минут. Пить маленькими глотками в течение дня.
Коклюш – коварное заболевание, которое может привести к тяжелейшим осложнениям и последствиям. Не нужно пытаться избавиться от недуга своими силами, так как есть риск существенно подорвать здоровье, а в случаях, когда поражение затрагивает головной мозг, велика вероятность получения инвалидности (например, при развитии эпилепсии) и даже летального исхода.
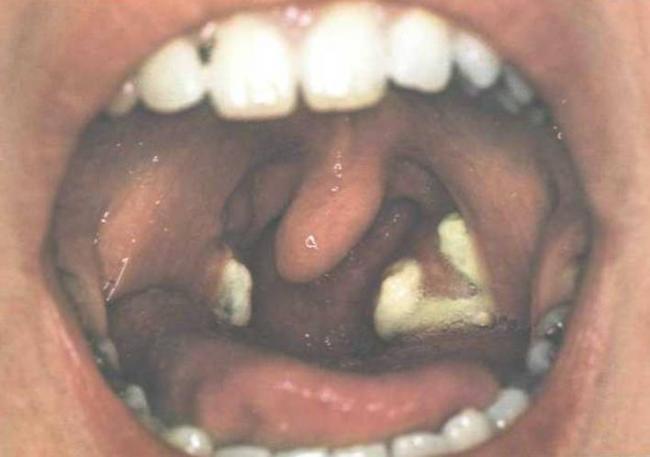
Клиническая картина инфекционного мононуклеоза
Лицо при инфекционном мононуклеозе
Легкий отек век, румянец на щеках — довольно характерные признаки инфекционного мононуклеоза. Рот открыт — из-за отека носоглотки больному трудно дышать носом. Выраженный отек глотки может привести к полной обструкции дыхательных путей.
Петехии на небе как симптом инфекционного мононуклеоза
Если инфекционный мононуклеоз протекает с ангиной, на небе почти всегда можно обнаружить петехиальную сыпь. Подобная сыпь встречается при многих инфекциях.
Ангина при инфекционном мононуклеозе
На начальной стадии ангины при инфекционном мононуклеозе определить этиологию ангины по внешнему виду зева невозможно. Через некоторое время на миндалинах появляется белый налет. Миндалины и язычок гиперемируются и отекают. С течением болезни островки сливаются, образуя толстые белые бляшки. Налеты могут сохраняться 1-2 недели и даже дольше, порой сплошь покрывая обе миндалины; общее состояние при этом не страдает. В наиболее тяжелых случаях отек и массивные налеты на миндалинах создают угрозу асфиксии. Внешний вид зева в этом случае резко изменен: толстый налет выходит за пределы миндалин и полностью скрывает язычок.
При такой картине инфекционный мононуклеоз можно спутать только с дифтерией. В пользу инфекционного мононуклеоза говорит спленомегалия, генерализованное увеличение лимфоузлов, обнаружение гетерофильных антител и атипичных мононуклеаров. В отсутствие условий для лабораторных исследований вводят противодифтерийный антитоксин.
Сыпь на туловище
Иногда на второй неделе болезни на туловище появляется розовая пятнисто-папулезная сыпь, порой она напоминает сыпь при краснухе. Дифференциальной диагностике помогает продромальный период — очень короткий (обычно несколько часов) при краснухе и более длительный при инфекционном мононуклеозе.
Больше всего сыпи на конечностях, отдельные элементы часто образуют скопления и сливаются.
Лекарственная сыпь
Сыпь при инфекционном мононуклеозе появляется по меньшей мере у 60% получавших ампициллин, нередко и после применения других пенициллинов. Эта реакция преходящая, так что через несколько месяцев ампициллин можно применять без всякого риска.
Элементы сыпи могут отличаться друг от друга: одни равномерно розовые, другие с более темным центром — этим сыпь при инфекционном мононуклеозе отличается от коревой. При дифференциальной диагностике следует ориентироваться на катаральное воспаление верхних дыхательных путей (всегда есть при кори) и ангину (часто бывает при инфекционном мононуклеозе).
Коклюшная инфекция у детей
Во многих ситуациях течение заболевания зависит от внешних факторов и от нервной системы ребёнка. Любой раздражитель — будь то яркий свет, крик или холод вызывает кашлевые эпизоды. Дети больше подвержены этому влиянию.
Признаки коклюша у ребёнка:
- у детей младшего возраста заболевание протекает тяжелее: уменьшается инкубационный и катаральный период, а судорожный становится длиннее;
- дети чувствуют приближение кашля: они обеспокоены, становятся нервными, раздражительными, плаксивыми;
- репризы слабо выражены, а в некоторых ситуациях совсем отсутствуют;
- коклюш у грудничка протекает необычно, судорожного кашля практически не бывает, вместо него наблюдается беспокойство, крик, нередко чиханье, а вместо рвоты у малыша бывает срыгивание;
- в промежутках между приступами дети отказываются от еды, плохо засыпают, можно сказать, что они ждут следующего приступа.
Диагноз выставляется на основе симптомов и анализов. Как распознать коклюш у детей? — помогает выявить болезнь тщательный сбор анамнеза. Мамы отмечают изменение в поведении ребёнка, частый кашель, усиливающийся ночью и не поддающийся лечению, у старших детей репризы. Это заболевание у ребёнка выявить сложно. Своевременный диагноз помогают поставить анализы — увеличение числа лейкоцитов в крови при нормальном уровне СОЭ, определение возбудителя в мазках, взятых из носоглотки и мокроты. Проводятся серологические методы исследования — берут анализы на коклюш.
Лечение коклюша у детей
В подавляющем большинстве случаев лечение проходит в условиях стационара под постоянным наблюдением специалистов.
Как лечить коклюш у детей?
- Должны быть исключены все возможные раздражающие ребёнка факторы.
- Назначается полноценное питание, у грудных детей сохраняется естественное вскармливание, увеличивается кратность приёмов пищи.
- Назначают антибиотики и нейролептики.
- Применяются противокашлевые и седативные лекарственные средства.
Малышам при рождении не передаётся мамин иммунитет против коклюша, а иммунная система ещё несовершенна, поэтому в детском возрасте чаще наблюдаются осложнения:
- бронхоэктатическая болезнь;
- появления грыжи из-за частого сильного кашля;
- выпадение прямой кишки;
- коклюш у детей возрастом до года часто приводит к смертельному исходу.
Профилактика коклюша
1. Изоляция больных: до 7 лет – на 25 дней, старше 7 лет – до прекращения острых проявлений. После выздоровления прививки, если они совпадают с календарными прививочными показателями, откладываются на 1 месяц или на 2 месяца при развитии осложнений. За всеми контактными лицами, устанавливают медицинское наблюдение в течении 14 дней, с 2-ух кратным бактериологическим исследованием. 2. Вакцинация проводится в 3 месяца → в 4,5мес → 6 мес→ 18 мес (в соответствии с национальным календарём прививок). Используются следующие прививки: АКДС (отечественная), Тетракокк (Французкая), Инфанрикс (последняя и наиболее надёжная).
Чем лечить коклюш?
Фото с сайта o-krohe.ru
У детей терапия коклюша чаще проходит в условиях стационара, взрослые в госпитализации нуждаются крайне редко. Более того, пациентам старшего возраста, страдающим приступами кашля, рекомендуют больше гулять на свежем воздухе, желательно вблизи водоемов. При этом следует избегать шумных мест и загазованных дорог.
Лечение коклюша у детей и взрослых направлено в первую очередь на устранение кашлевых приступов. Для этого используют следующие группы препаратов:
- бронхолитики — Эфедрин, Беродуал, Эуфиллин;
- противокашлевые нейролептики — Дроперидол, Аминазин;
- муколитики — АЦЦ, Мукалтин, Бромгексин, Амброксол, Лазолван;
- антигистаминные средства — Супрастин, Пипольфен;
- препараты для улучшения кровоснабжения головного мозга — Винпоцетин, Пентоксифиллин.
Антибиотики для лечения коклюша у детей используют только в катаральный период. Маленьким пациентам чаще всего назначают Азитромицин или Эритромицин. Детям старше 12 лет разрешается принимать Тетрациклин. При очень тяжелом, непрекращающемся кашле возможно применение Преднизолона.
Вопрос-ответ
Как можно диагностировать коклюш?
Мазок из горла или глубокий мазок из носа (бакпосев на Bordetella pertussis), общий анализ крови, кровь на антитела IgA и IgM, рентген легких, ИФА на антитела к коклюшу, ПЦР – мазок из носа и зева.
Как понять, коклюш или нет?
Для клинической картины коклюша характерны такие проявления: Головная боль, Недомогание, Рвота после кашля, срыгивание, Судороги и приступы апноэ (остановки дыхания),
Что убивает палочку коклюша?
Палочка коклюша очень чувствительна к внешним воздействиям, при t° 56° она погибает в течение 10—15 мин. , прямой солнечный свет убивает ее в течение одного часа, в короткий срок она погибает от действия дезинфицирующих средств.
Советы
СОВЕТ №1
Обратите внимание на первые симптомы. Коклюш начинается с обычной простуды: насморка, легкого кашля и повышения температуры. Если кашель становится более интенсивным и приступообразным, обязательно обратитесь к врачу для диагностики.
СОВЕТ №2
Не забывайте о вакцинации. Профилактика коклюша включает в себя вакцинацию, которая помогает предотвратить заболевание. Убедитесь, что вы и ваши дети получили все необходимые прививки в соответствии с календарем вакцинации.
СОВЕТ №3
Следите за гигиеной. Коклюш передается воздушно-капельным путем, поэтому важно соблюдать меры предосторожности: мойте руки, избегайте близкого контакта с больными и используйте маски в общественных местах.
СОВЕТ №4
Соблюдайте режим лечения. Если вам или вашему ребенку поставили диагноз коклюш, строго следуйте рекомендациям врача по лечению и не прерывайте курс антибиотиков, даже если симптомы начнут утихать.