Типы
Цервицит шейки матки имеет множество разновидностей.
Цервицит, или воспаление шейки матки, является распространённым заболеванием, которое может возникать по различным причинам. Врачи отмечают, что основными факторами, способствующими развитию этого состояния, являются инфекции, передающиеся половым путём, а также механические травмы и аллергические реакции на средства контрацепции. Симптомы цервицита могут варьироваться от незначительных выделений и дискомфорта до болей внизу живота и кровотечений между менструациями. Важно, что многие женщины могут не испытывать явных признаков заболевания, что делает регулярные гинекологические осмотры особенно важными. Лечение цервицита обычно включает применение антибиотиков, а в некоторых случаях может потребоваться хирургическое вмешательство. Врачи подчеркивают, что ранняя диагностика и адекватная терапия помогают избежать осложнений и сохранить репродуктивное здоровье.

Острый
Это патологический процесс нижнего сегмента органа, сопровождающийся воспалением, преимущественно эндоцервикальных желез. Изредка может поражаться плоский эпителий. По мнению некоторых исследователей, патологический процесс прямым образом зависит от типа возбудителя. Например, при заражении гонококками поражаются только эпителиальные клетки, которые относятся к эндоцервикальным железам. При воспалении на фоне стрептококков или стафилококков они будут сосредоточены также в эндоцервикальных железах и в строме шейки матки. С током лимфы возбудители проникают к остальным органам малого таза и инфицируют их.
Начальная стадия патологии проявляется выделениями различного характера. В большинстве случаев это гнойное содержимое. Но также отмечаются повышение температуры тела, боль тупого характера в области живота, приливы.
Хронический
Диагностируется в том случае, если половые органы подвергаются поражению бактериями различного происхождения, а также вирусами и грибками. При таком состоянии инфекционный процесс могут спровоцировать опущение влагалища или шейки матки, нецелесообразное применение противозачаточных и гормональных средств. Хроническая форма цервицита возникает из-за частой смены половых партнеров, несоблюдения правил интимной гигиены и патологий воспалительного характера, поражающих органы малого таза.
Симптоматика такой формы заболевания зависит от возбудителя и реакции женского организма. Основным признаком хронического вида недуга являются мутные слизистые выделения с примесями гноя.
Другие симптомы патологии:
- тупообразная боль;
- ощущение зуда и жжения во время мочеиспускания;
- отечность слизистой матки;
- краснота;
- кровотечение после полового акта.
Этот вид патологического состояния является более серьезным для женского здоровья. Отсутствие адекватного лечения приводит к тому, что стенки матки начнут гипертрофироваться. Но также на фоне процесса возрастает риск развития онкологических заболеваний и бесплодия.
Цервицит — это воспаление шейки матки, которое может вызывать множество дискомфортных симптомов. Люди часто отмечают, что это состояние может быть вызвано инфекциями, такими как хламидиоз или гонорея, а также механическими повреждениями или аллергическими реакциями. Симптомы включают болезненные ощущения при половом акте, выделения из влагалища, а иногда и кровотечения. Многие женщины не осознают, что у них цервицит, поскольку он может протекать бессимптомно. Лечение обычно включает антибиотики для устранения инфекции и противовоспалительные препараты. Важно обращаться к врачу при первых признаках, чтобы избежать осложнений и сохранить здоровье репродуктивной системы.

Гнойный
При такой форме недуга повреждаются не только цилиндрические слои эпителия, но также субэпителиальные слои шейки матки.
Особенность подобного процесса обусловлена тем, что при диагностировании его у женщины в большинстве случаев выявляется уретрит у ее партнера.
Гнойный цервицит – это распространенная форма заболевания, которая передается половым путем. Возбудителем патологии выступает палочка трахомы или гонококки.
Вирусный
Этой формой недуга можно заразиться во время сексуального контакта. В зависимости от места локализации воспаления выделяют эндоцервицит и экзоцервицит. В первом случае поражается внутренняя часть шейки матки, во втором – наружные ткани.
Согласно общепринятой классификации, такая форма воспалительного процесса подразделяется на два типа: неспецифический и специфический.
В большинстве случаев заболевание диагностируется у представительниц прекрасного пола в детородном возрасте. Среди основных симптомов отмечают боли в нижней части живота, ярко выраженный зуд, гнойные или слизистые выделения.

Бактериальный
Относится к распространенным формам болезни. Недуг имеет инфекционную природу происхождения и локализуется в канале или во влагалище, в месте, где происходит разграничение с шейкой матки. При течении патологического процесса отмечается нарушение микрофлоры влагалища, но при этом не наблюдается сильной воспалительной реакции.
Атрофический
Одна из разновидностей цервицита, которая характеризуется атрофией слизистых стенки матки. Среди провоцирующих факторов могут быть как специфические, так и неспецифические причины.
Развитию недуга способствует незащищенный сексуальный контакт, при котором болезнетворные бактерии проникают в женский организм и провоцируют воспаление.
Кистозный
Характеризуется патологическими процессами, протекающими в цилиндрическом эпителии желез. Кроме того, увеличиваются их объемы, формируются множественные кисты и повреждается поверхность. Этот тип считается запущенной стадией патологического процесса, при которой различные виды инфекции сочетаются между собой.
Причины цервицита
Самой популярной причиной начала цервицита является инфекция. Неспецифический цервицит связан с условно-патогенной микрофлорой: кишечной палочкой, стрептококками, стафилококками, микоплазмами и другими микроорганизмами. Специфическое воспаление шейки матки провоцируют возбудители венерических заболеваний, цервицит диагностируется у каждой четвертой пациентки с трихомониазом или гонореей.
Возникновению цервицитов способствует ряд факторов:
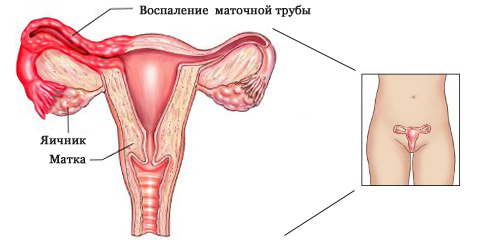
— Сопутствующие воспалительные заболевания мочевыводящих путей и гениталий. Поскольку шейка матки, влагалище и уретра представляют собой единую анатомо-физиолоигческую систему, развитие изолированных воспалительных процессов невозможно. Как правило, воспаление шейки матки сочетается с аналогичными процессами в тканях влагалища и/или уретры (кольпитом, циститом и так далее), либо оно выявляется у пациенток с эндометритом или аднекситом.
— Травматические повреждения (трещины, разрывы и прочее) тканей шейки матки в процессе родов, абортов или диагностических выскабливаний. Через образовавшиеся повреждения слизистой шейки матки и цервикального канала патогенные микроорганизмы сравнительно легко проникают в подлежащие слои, вызывая воспаление.
Цервицит может быть вызван применением концентрированных растворов (йод, марганцовокислый калий и подобные), которые вводятся во влагалище с лечебной целью. Такие растворы могут спровоцировать ожог на шейке матки с последующим присоединением воспалительного процесса.
— Очень часто цервицит сопровождает патологию шейки матки — псевдоэрозию или эктропион.
— Опущение шейки матки и влагалища. При смещении гениталий нарушаются процессы питания тканей, снижается местная иммунная защита.
— Нерациональное сексуальное поведение. Полигамные сексуальные отношения, помимо венерических инфекций, приводит к изменению состава нормальной влагалищной микрофлоры, создавая тем самым благоприятные условия для развития воспалительных процессов.
— Неверное использование противозачаточных средств. Спермициды, содержащие агрессивные химические соединения, приводят к механическим повреждениям слизистой шейки матки.
— Дисбиотические изменения во влагалище. Изменение количества молочнокислых бактерий и смещение кислотности среды помогают нежелательной микрофлоре размножаться, поэтому иногда бактериальный цервицит развивается на фоне дисбактериоза влагалища.
— Гормональная дисфункция. Так как слизистая влагалища является гормональнозависимой тканью, изменение гормональной регуляции может привести к местным патологическим переменам в тканях влагалища и шейки матки. Именно на почве снижения количества эстрогенов в организме развивается атрофический цервицит у пожилых пациенток. Без должного эстрогенного влияния слизистая истончается, легко травмируется и становится уязвимой для нежелательных микроорганизмов.
— Экстрагенитальная патология. Не являются редкостью цервициты у женщин с сахарным диабетом, гормональными и обменными заболеваниями.
Ведущая роль в развитии цервцита принадлежит иммунной системе. У здоровых женщин местные защитные механизмы в большинстве случаев могут справиться с нежелательными изменениями и предотвратить развитие болезни, либо благодаря таковым заболевание протекает в легкой форме и хорошо откликается на лечение. Наличие провоцирующих факторов у женщин с имеющимися иммунными проблемами практически всегда приводят к развитию цервицита.
Профилактика цервицита
В гинекологии ей уделяется достаточно мало внимания.
Но именно соблюдение некоторых правил позволяет улучшить состояние женского здоровья:
- В первую очередь, следует ответственно относиться к половой жизни. Необходимо ограничить количество половых партнеров. Следует исключить половые контакты с незнакомыми лицами. Единственным способом защиты шейки матки от воздействия инфекционных факторов является барьерный метод контрацепции.
- Нельзя использовать презервативы с различными приспособлениями, такими как пупырышки или усы. Так как травмирующее воздействие делает шейку наиболее уязвимой.
- Нужно соблюдать правила личной гигиены. В качестве гигиенических средств следует использовать средства специализированного назначения или детское мыло. Частые спринцевания должны быть исключены.
- Всем женщинам необходимо регулярно проверятся на наличие инфекций передающихся половым путем, а также посещать врача акушера-гинеколога и выполнять его рекомендации. Частота посещений обычно составляет не менее 2 раз в год.
- При выявлении воспалительных заболеваний, а также специфических инфекций нужно не затягивать с лечением. После проведения курса терапии нужно восстановить влагалищную микрофлору и пройти курсы реабилитации.
- Женщины любого возраста должны избегать переохлаждения и снижения иммунитета. Для последнего следует проводить курсы витаминотерапии и иммуностимуляторов.
- Гормональные сбои должны быть по возможности предотвращены. Это в первую очередь надежная контрацепция, так как искусственное прерывание беременности оказывает травмирующее и дисгормональное влияние на шейку матки. В преклимактерическом периоде и при наступлении менопаузы нужно использовать средства заместительной гормональной терапии.
- При наличии опущения стенок влагалища рекомендуется выполнять профилактические упражнения, для компенсации состояния.
Лечение воспаления шейки матки
Независимо от случая запрещается заниматься самолечением, объясняется это тем, что для успешной терапии необходимо установить тип возбудителя. При неправильном применении лекарств симптомы заболевания могут ослабнуть и стать причиной перехода патологии в хроническую форму.
Медикаментозная терапия
Оправданным считается назначение:
Загиб шейки матки — причины и последствия
Гормон 17 ОПГ — что это такое
Когда возникает матка Кувелера
Вторичная (ложная) аменорея у женщин
- Антибиотиков, особенно если наблюдается возникновение вторичных заболеваний и осложнений. В тяжёлых случаях они вводятся внутривенно, во всех других — интравагинально. Основные представители данной группы лекарств: Цефокситин, Цефотетан, Клиндамицин.
- Противогрибковых препаратов, таких как Флуконазол, Микофлюкан, особенно если болезнь спровоцирована грибками.
- Иммуностимуляторов и иммуномодуляторов (Иммунал, Иммуномакс).
- Препаратов, которые наделены способностью, восстанавливать микрофлору (Гинофлор, Ацилакт, Бифидумбактерин).
- Противовирусных средств, например Ацикловира.
- Препаратов для местного применения наделённых иммуностимулирующим, обезболивающим и противовоспалительным эффектом — Овестина, Ливарола, Бетедина, Тержинана.
Физиотерапевтические процедуры
Физпроцедуры при воспалении шейки матки назначаются как дополнение к основному лечению. Они позволяют снизить интенсивность патогенного процесса, ускорить регенерацию тканей шейки матки и улучшить местное кровообращение.
Назначают:
- Электрофорез. С помощью воздействия электроимпульсов исчезает отёчность и боль, совершенствуется регенерация тканей.
- УВЧ. Оправданным считается применение прогреваний при хроническом цервиците. Наблюдается исчезновение болевых ощущений и улучшение кровообращения.
- Грязелечение. Использование органических и минеральных веществ оказывает рассасывающее, противовоспалительное, антибактериальное и ранозаживляющее действие. Подавляется рост и развитие грибков и простейших.
Хирургическое вмешательство
Проведение оперативного лечения считается оправданным при диагностировании хронического воспаления шейки матки, которое не удаётся устранить с помощью консервативной терапии. Может назначаться:
- Диатермокоагуляция. Применение высокочастотного тока приводит к образованию парникового эффекта. В результате наблюдается разрушение изменённых структур и эрозированных желёз, а соединительная ткань со временем регенерируется.
- Лазеротерапия. Осуществляется введение наконечника лазера во влагалище женщины, луч света оказывает влияние на воспалённый участок шейки матки. Поражённые клетки начинают испаряться, а капилляры запаиваются. Благодаря этому процедура считается бескровной.
- Криодеструкция. Инфицированные участки подвергаются воздействию низких температур, патогенные клетки замораживаются.
Народные рецепты
Лечение воспаления шейки матки рецептами из народных источников нужно согласовывать с врачом, оно должно проводиться в комплексе с традиционной терапией.
Рецепт No1
1 ст. л. измельчённой травы матки боровой необходимо залить 200 мл кипятка и оставить на 3 часа. Процедить настой и принимать дважды в сутки. Лечение должно продолжаться не менее одного месяца.
Рецепт No2
Необходимо смешать по 1 ст. л. ромашки, листьев золотого уса, плодов фенхеля, корня солодки и алтея. Взять 1 ст. л. смеси и залить 200 мл.кипятком. Оставить на 20 минут, процедить и использовать для проведения спринцеваний два раза в сутки.
Рецепт No3
1 ст. л. сушёного перемолотого в порошок шиповника необходимо смешать с 1 ст. л. оливкового масла. Поставить смесь на водяную баню на 3 часа, процедить и остудить. Раствор использовать для постановки тампонов, лучше делать процедуру на ночь. Продолжительность лечения составляет 1 месяц.
Причины развития острого цервицита
В организме здоровой женщины шейка матки вступает в роли фильтра, который защищает половые органы от вторжения патогенных микроорганизмов. Слизистая ее канала содержит особые бактерицидные ферменты, способные нейтрализовать большинство болезнетворных агентов. А узкий канал препятствует механическому проникновению.
Однако при неблагоприятных факторах функция влагалищного отдела шейки матки и цервикального канала нарушается. Эта часть органа остается беззащитной перед инфекцией и первой принимает удар. Ее ткани поражает острый воспалительный процесс – цервицит, который может продлиться до полутора месяцев, а затем перейти в хроническую форму.
В зависимости от того, какой участок органа страдает – внутренний или наружный, заболевание подразделяют на эндоцервицит и экзоцервицит соответственно.
Причины, которые вызывают в женском организме такой недуг, могут иметь различную природу. Чаще всего врачи выделяют следующие ситуации.
Инфекционные заболевания
Наиболее распространенными провокаторами цервицита считаются патогены, для жизнедеятельности которых шейка матки является благоприятной средой. Они могут попасть на эту область следующими путями:
- при незащищенном половом контакте;
- через кровь;
- контактным путем, например, из кишечника при несоблюдении правил интимной гигиены.
При лечении цервицита гинекологам приходится бороться с:
- кокками;
- кишечной палочкой;
- хламидиями;
- плазмами;
- трихомонадами;
- вирусными микроорганизмами (герпес, ВПЧ, ЦМВ и другими);
- грибками (кандиды и подобными).
Часто цервицит является вторичным заболеванием, то есть возникает как следствие воспалительного процесса в смежных структурах, а также в других частях половых органов (например, при кольпите, аднексите).
Механическое повреждение
Еще одна причина воспаления на участке шейки матки – травма. Наспех поставленный контрацептив (колпачок или кольцо) или чересчур глубокое введение гигиенического тампона способно повредить нежную слизистую и сделать ее уязвимой для любых бактерий. То же может наблюдаться после установки внутриматочной спирали и после травм во время родов.
Механическое повреждение можно получить после искусственного прерывания беременности. Даже если опустить негативные последствия процедуры для репродуктивной функции и психологического состояния, техника ее выполнения сама по себе остается очень травматичной. Поэтому даже в стерильных условиях организм не защищен от осложнений, среди которых нередко встречается и цервицит.
Повредить слизистую влагалищной части шейки матки можно и при спринцевании сильнодействующими растворами. Концентрированные жидкости способны не только оставить ожег, но и «вымыть» всю полезную микрофлору, которая защищает от инфекций.
Особая предрасположенность к цервициту есть у женщин, страдающих аллергией. Неудачно подобранный лубрикант, спермицидная смазка или материал контрацептива (барьерного) может стать причиной воспалительного процесса после полового акта, даже если партнер не является носителем инфекции.
Другие факторы
Дополнительный риск получить цервицит есть у девушек, которые начали вести активную сексуальную жизнь, не достигнув совершеннолетия. Дело в том, что микрофлора юных представительниц прекрасного пола еще не способна адекватно реагировать на происходящие изменения.
Поэтому любые вмешательства быстро приводят ее в дисбаланс и нарушают процесс созревания. Это делает половые органы доступными для инфекций, которые протекают интенсивнее, чем у женщин более старшего возраста.
Уязвимыми для цервицита остаются и дамы во время менопаузы. Из-за снижения выработки эстрогенов страдает вся половая система. Слизистые оболочки детородных органов становятся более ранимыми, эпителий истончается, поэтому защитные силы ослабевают.
Острый цервицит
Среди острых бактериальных цервицитов чаще всего встречается гонорейный цервицит. Среди других виновников инфекционного процесса в шейке матки встречаются стрептококки, стафилококки и другие микроорганизмы.
Клиника заболевания зависит от локализации воспалительного процесса. Чаще всего инфекция проникает в железы цервикального канала. При гонорее гонококки первично поражают исключительно железы эндоцервикса, а затем распространяются по поверхности слизистой цервикального канала, не затрагивая глубокие ткани шейки матки. В противоположность им стафилококки и стрептококки проникают гораздо глубже, поражают глубокие структуры шейки матки и по лимфатическим путям распространяются в соседние ткани и органы.
Самым первым симптомом острого цервицита являются патологические выделения. Их внешний вид и количество во многом определяется характером возбудителя. Обычно они обильные (профузные при гонорее), гнойные или слизисто-гнойные. Бели могут сопровождаться зудом и жжением во влагалище, которые усиливаются при мочеиспускании. Иногда острый цервицит вызывает умеренные боли в нижней половине живота.
Температура тела при остром цервиците остается нормальной или повышается до субфебрильных значений. Высокая температура всегда связана с обострением сопутствующей патологии.
Прочие симптомы при остром цервиците связаны с сопутствующими заболеваниями. Если инфекция попала в уретру, у пациентки появятся расстройства мочеиспускания, а при наличии эрозии на шейке матки возникнут контактные кровотечения.
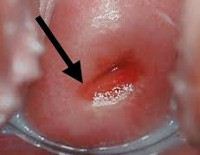
При осмотре шейка матки гипертрофирована (увеличена в размерах) за счет отека. Вокруг наружного зева выявляется резко выраженная гиперемия. При остром цервиците шейка матки нередко бывает эрозирована. Из цервикального канала вытекают обильные гноевидные выделения. На шейке матки могут визуализироваться изъязвления.
При остром цервиците, вызванном трихомонадами на поверхности шейки матки образуются небольшие множественные кровоизлияния, и шейка матки становится похожа на землянику («земляничный цервикс»). Если причиной цервицита является вирус герпеса, шейка матки становится ярко-красной и рыхлой, на ее поверхности появляется множество язвочек (симптом «сплошной эрозии»).
Когда в воспалительный процесс вовлекаются ткани влагалища, к признакам острого цервицита присоединяются симптомы кольпита.
Иногда пациентки с симптомами острого цервицита пытаются вылечиться самостоятельно и не обращаются за квалифицированной помощью. Бесконтрольный самостоятельный прием антибиотиков не излечивает заболевание, а способствует его хронизации. Симптомы острого цервицита стихают, но воспаление продолжает присутствовать в тканях шейки матки, развивается хронический цервицит.
Цервицит – что это такое?
Гипертрофические изменения, спровоцированные инфекцией и воспалением, лечатся с помощью приема антибиотиков и противовоспалительных препаратов.
Инфекции, которые способны вызвать воспаление цервикального канала (цервицит):
- амебы;
- актиномицеты;
- герпес;
- ВПЧ;
- уреаплазмы;
- трихомонады;
- туберкулезные бактерии.
Эти инфекции передаются половым путем при отсутствии барьерной контрацепции. Цервицит – это одно из проявлений заболевания, которое может иметь и другие симптомы, эрозивное поражение тканей – кольпит.
Различают острый цервицит, при котором заражение произошло недавно, инфекционные агенты начинают внедряться в слизистую оболочку матки и активно развиваться. В зависимости от вида инфекции поражаться могут эндоцервикальные железы и эпителиальные клетки. Процесс сопровождается повышением температуры тела, болью внизу живота, ощущением жара в области половых органов. Боль может отдавать в поясницу, в том случае, если затронуты мочеточники или имеются проблемы с опорожнением мочевого пузыря.
Важно! Для лечения острой стадии заболевания не используются: прижигание, конизация, криотерапия. Инфекция по кровяному руслу может распространяться по всему организму.. Клиническая картина цервицита:
Клиническая картина цервицита:
- гнойные или слизистые выделения;
- покрасневшие влагалищные стенки с мелкими кровоподтеками, что может определить только гинеколог при осмотре;
- эрозии.
Цервикальное воспаление влияет на процесс беременности. Осложнения после болезни:
- преждевременные роды;
- поздний выкидыш;
- заражение ребенка при прохождении через родовые пути;
- рак матки и придатков;
- воспаление бартолиниевых желез.
Лечение у беременных проводится только после предварительной диагностики и определения типа инфекции, с учетом срока и токсичности препаратов. Лечению подвергаются оба половых партнера, так как инфекционные агенты в большинстве случаев обнаруживаются и у женщины, и у мужчины.
Очаговая и диффузная формы заболевания
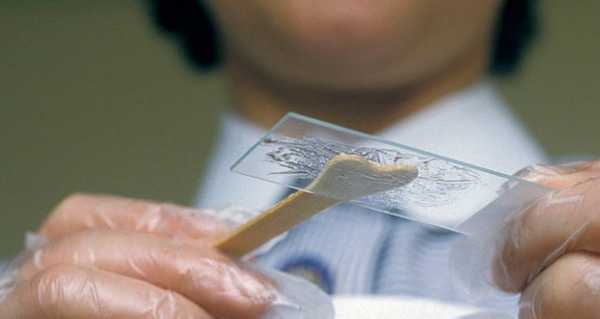
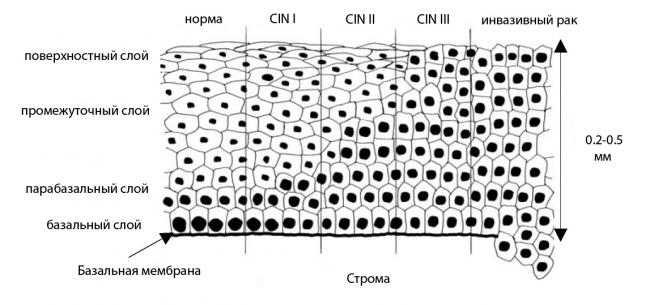
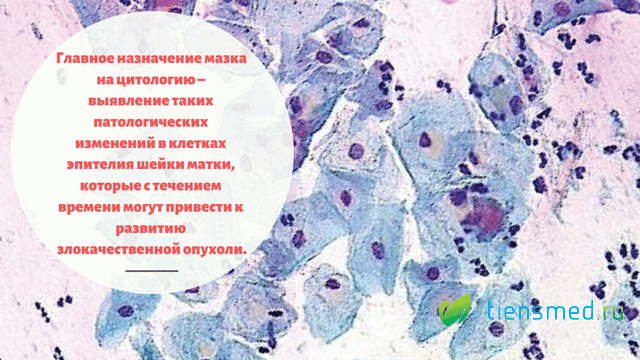
При диффузном поражении цервикса большая площадь тканей подвергается воспалительному процессу. При очаговом – поражаются отдельные участки слизистой. Установить, какая форма заболевания присуща конкретной пациентке можно только кольпоскопическим методом.
Хронический цервицит ШМ
Хронический цервицит гораздо опаснее из-за своих осложнений и последствий. Недолеченная инфекция может не причинять особых проблем женщине, при этом она медленно воздействует на ткани. Хронически протекающий процесс может спровоцировать структурные изменения на клеточном уровне, что равносильно предраковому состоянию и требует длительного лечения. Хронизация воспаления – основная причина гипертрофических изменений в шейке матки и разрастания тканей.
Хронический цервицит, вызванный вирусом папилломы человека онкогенного типа, практически всегда заканчивается раковым перерождением клеток, поэтому требует проведения срочного лечения, с использованием иммуностимуляторов. А также большое значение имеет коррекция питания и прием витаминных добавок.
Лечение запущенных форм болезни не всегда приносит эффект, поэтому в особо тяжелых ситуациях используются хирургические методы восстановления тканей.
Эрозия на фоне цервицита
При поражении и истончении тканей шейки матки может образовываться истинная эрозия, ее отличительной особенностью являются язвочки ярко-красного цвета, при этом пораженный участок может кровоточить. Гипертрофия и папулы с жидкостью также истончают слой эпителия, он может слущиваться и образовывать мелкие раны, которые под действием кислой среды влагалища будут долго заживать. Если в половых путях имеется инфекция, то процесс затянется и потребуется применение антибактериальных препаратов.
Признаки хронического цервицита
Латентный тип болезни прогрессирует медленно, поэтому не сопровождается клиническими проявлениями. Самостоятельно женщина не сможет заподозрить у себя хронический цервицит – симптомы вялотекущей формы патологии или отсутствуют, или выражены слишком слабо. В редких ситуациях периодически наблюдаются скудные, мутные слизистые выделения из влагалища. Хронический цервицит часто диагностируется случайно, во время профилактического или планового гинекологического осмотра. Его легче выявить при наличии других воспалительных заболеваний репродуктивной системы.
Хронический папиллярный цервицит
Одним из косвенных признаков поражения шейки матки является присутствие мелких доброкачественных новообразований слизистых оболочек – папиллом. Диагноз «хронический цервицит» устанавливается на основании лабораторного исследования такого отростка. Часто встречающейся причиной появления множественных папиллом считается вирус герпетического происхождения.
Хронический язвенный цервицит
Этот вид воспалительного процесса обнаружить проще из-за наличия на шейке матки глубоких открытых ран. Хронический цервицит с образованием мелких язв провоцируется бледными спирохетами – возбудителями сифилитических инфекций. Для диагностики рассматриваемой формы заболевания рекомендуется ультразвуковое исследование. На мониторе будут явно видны эхопризнаки хронического цервицита. Они включают патологические изменения слизистых оболочек шейки матки и влагалища, присутствие на их поверхности кровоточащих изъязвлений.
Хронический аутоиммунный цервицит
Существует форма воспаления с невыясненными причинами, когда клетки защитной системы организма начинают атаковать собственные здоровые ткани. Аутоиммунный цервицит трудно диагностировать и лечить, потому что у него нет специфической симптоматики. Факторы, которые спровоцировали заболевание, тоже нельзя установить, поэтому терапия патологии заключается в подавлении ее признаков и параллельной иммуносупрессии.
Хронический серозно-продуктивный цервицит
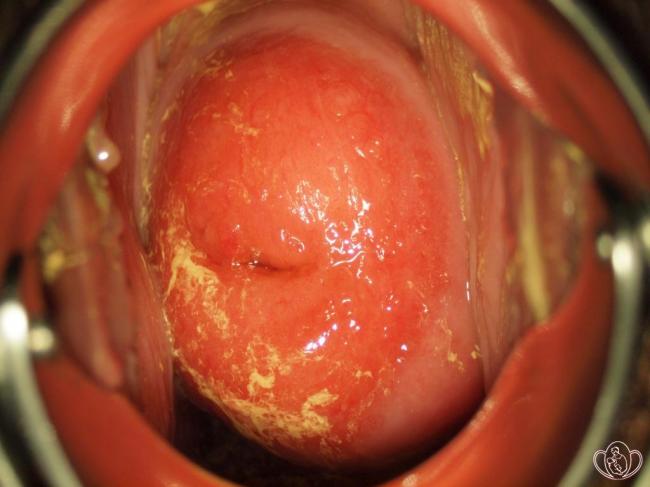
Данный тип воспаления характеризуется ороговением клеток многослойного плоского эпителия, выстилающего поверхность слизистых оболочек. Указанный цервицит матки иногда сопровождается инфильтратами возле мелких кровеносных сосудов. Внешне болезнь выглядит как новообразование белого или светло-бежевого цвета, которое можно увидеть только при тщательном гинекологическом осмотре.
Этот хронический цервицит склонен прогрессировать, особенно в сочетании с дисплазией и лейкоплакией
В таких случаях важно немедленно начать лечение, патологическое ороговение слизистого слоя эпителиальных клеток может постепенно развиться в злокачественную опухоль шейки матки или спровоцировать другие опасные последствия – бесплодие, полную дисфункцию репродуктивных органов
Хронический диффузно-очаговый цервицит
Воспаление либо локализуется в ограниченной зоне, либо распространяется по всей поверхности слизистых оболочек. Диффузно-очаговый цервицит представляет собой комбинацию указанных процессов. Патологические механизмы протекают на всех участках шейки матки с формированием особенно воспаленных областей. В данных зонах могут появляться изъязвления и эрозии.
Хронический цервицит с койлоцитарной дистрофией
Если при лабораторном исследовании мазка или участка плоского многослойного эпителия обнаруживаются патологические клетки, более крупные, с неправильной формой и размером ядер, расположенные разрозненно или немногочисленными группами (койлоциты), высок риск развития вирусной инфекции. Так проявляется хронический цервицит шейки и папилломатозное поражение матки.
Одновременно наблюдаются дистрофические процессы в слизистых оболочках с изменением метаболизма, кровообращения и снабжения кислородом, структурными преобразованиями тканей. Описываемый хронический цервицит провоцируется вирусом папилломы человека
Он способен быстро прогрессировать и вызывать тяжелые осложнения, поэтому важно сразу разработать и начать терапию
Лечение цервицита шейки матки
Для каждой женщины гинеколог в индивидуальном порядке должен разрабатывать схему медикаментозной терапии. Цель лечебных мероприятий будет направлена:
- устранение первопричины;
- купирование неприятной симптоматики;
- укрепление защитных функций организма;
- уничтожение патогенной микрофлоры.
Могут назначаться иммуномодуляторы, гормоны (прогестероны, эстрогены), хирургические и физиотерапевтические процедуры (электродеструкция, криотерапия, химическое прижигание, лазерная деструкция).
Также женщинам прописывают вагинальные суппозитории, для нормализации местной микрофлоры.
Способы лечения цервицита
Для успешного излечения в первую очередь необходимо определить возбудителя заболевания и ликвидировать его и предрасполагающие факторы (обменные, гормональные, иммунные нарушения). Поэтому тип лечения при цервиците во многом зависит от причины заболевания.
После диагностики и выявления возбудителя гинеколог пропишет вам ряд лекарственных препаратов, которые максимально эффективно и в короткий срок смогут побороть инфекцию. Причем на протяжении всего периода лечения вам будет необходимо сдавать лабораторные анализы и проходить кольпоскопию для наблюдения за динамикой выздоровления.
Кроме того, больным рекомендовано физиотерапевтическое лечение совместно с приемом препаратов, усиливающих иммунную защиту организма. При неспецифическом цервиците нередко назначаются влагалищные спринцевания и свечи.
Лечение свечами
Свечи от цервицита, показанные при неспецифической его форме, имеют прекрасный оздоровительный эффект. Влияя на воспаление локально, они устраняют неприятные выделения и восстанавливают поврежденную болезнью ткань, удаляя при этом пораженную. Максимальный эффект можно достигнуть при совмещении свечей с лечебными прокладками.
Но помните, что применять свечи при беременности, в период менструации и за несколько дней до ее начала не рекомендуется. Также прервать лечение с использованием свечей и обратиться к врачу следует в случае появления болей, зуда, покраснения или шелушения наружных половых органов.
Лечение народными средствами
Кроме основного медикаментозного лечения
Приведем несколько из них.
Отвар. В равном количестве возьмите плоды малины, листья березы, травы полыни, зверобоя, мяты и хвоща и немного измельчите. 5 г полученной смеси залейте стаканом кипятка и в течение 10 минут грейте на водяной бане. Настаивайте отвар около часа, затем процедите и принимайте 3 раза в день ежедневно по трети стакана за 30 минут до еды.
Настой для спринцевания. В равном количестве возьмите листья березы, цветки календулы, траву пустырника, корни одуванчика и солодки и тмин, измельчите все и тщательно перемешайте. После этого 10 г полученной сухой смеси залейте 500 мл кипяченой воды (лучше теплой) и грейте на водяной бане четверть часа. Затем полученный отвар настаивайте не менее 2 часов в теплом месте и процедите. Раствор для спринцевания готов. Для каждой процедуры берите по 200 мл настоя и повторяйте спринцевание 3 раза в день.
Мазь. Цветки сирени, корень змеиного горца и одуванчика, листья кипрея и березы, травы чистотела, полыни, зверобоя и шалфея, а также семена льна измельчите. Возьмите 50 г полученной сухой смеси, залейте 500 мл воды и кипятите на небольшом огне, пока объем воды не уменьшится примерно в 2 раза.Затем добавьте 50 г сливочного масла и варите еще четверть часа.
После этого снимите с огня, добавьте 50 г меда и перемешайте. Полученной мазью смажьте полоску бинта, сформировав свечу, причем не забудьте оставить край бинта свободным (примерно 5-7 см) для удобного извлечения. Полученную свечку вставляйте во влагалище перед сном.
Хирургически методы лечения
Если у вас обнаружена хроническая стадия цервицита и консервативное лечение не дает положительного результата, то вероятнее всего при отсутствии инфекций гинеколог предложит вам один из способов хирургического вмешательства, а именно криотерапию, диатермокоагуляцию либо лазеротерапию.
Вопрос-ответ
Какие симптомы у цервицита?
Желтоватые или сероватые выделения, кровянистые выделения между месячными, а также при половом контакте, болевые ощущения во время секса, тазовые боли, в отдельных случаях – повышение температуры, учащенное, затрудненное или болезненное мочеиспускание, зуд во влагалище.
Какие симптомы при воспалении шейки матки?
Выделения из половых органов гнойного или слизистого типа, боли, тяжесть в области матки, дискомфорт, жжение в мочеполовых путях, усиливающиеся при сексе, мочеиспускании, небольшой подъем температуры до 37-37, 2ºС.
Можно ли вести половую жизнь при цервиците?
Хроническая форма этой патологии требует длительного лечения, во время которого невозможно вести половую жизнь.
Нужно ли лечить цервицит?
Без лечения воспаление распространяется на близлежащие органы, возрастает вероятность развития рака шейки матки. Избежать негативных последствий помогут обращение к гинекологу при появлении первых симптомов нездоровья, а после уточнения диагноза – качественное лечение и регулярное диспансерное наблюдение.
Советы
СОВЕТ №1
Регулярно проходите гинекологические осмотры. Это поможет выявить цервицит на ранней стадии и предотвратить развитие осложнений. Даже если у вас нет явных симптомов, профилактические осмотры важны для поддержания здоровья.
СОВЕТ №2
Обратите внимание на симптомы. Если вы заметили необычные выделения, дискомфорт или боль в области таза, не откладывайте визит к врачу. Чем раньше будет поставлен диагноз, тем легче будет лечение.
СОВЕТ №3
Изучите возможные причины цервицита. Знание факторов риска, таких как инфекции, половые заболевания и аллергические реакции на средства контрацепции, поможет вам избежать их и защитить свое здоровье.
СОВЕТ №4
Следуйте рекомендациям врача по лечению. Если вам назначено лечение, строго придерживайтесь назначенной схемы и не прерывайте курс, даже если симптомы исчезли. Это поможет избежать рецидивов и осложнений.