Как вылечить болезнь?
Лечебный процесс у детей проводится после установления диагноза и исключения иных болезней органов дыхания.
Диагностика включает ряд исследований.
- Рентгенография грудной клетки.
- Компьютерная томография.
- Физикальное исследование.
- Исследование слизи, чтобы уточнить вид возбудителя.
- Осмотр зева, анализ мочи и крови.
На рентгеновском изображении при сегментарном воспалении органов дыхания видны очаговые инфильтраты в нижних сегментах нечетких контуров, также интерстициальные нарушения. При исследовании слизи микоплазмы не выявляют.
Лечение больных детей микоплазменной пневмонии направлено на прием антибактериальных средств.
- Тетрациклины – доксициклин.
- Макролиды – азитромицин, эритромицин.
Перед назначением этих препаратов врач опирается на возраст ребенка. Так, доксициклином лечить детей до 12 лет нельзя, так и старших по возрасту детей, у которых масса тела меньше 45 кг.
Для новорожденных детей, макролиды намного безопаснее фторхинолонов, тетрациклинов. Лечение заключается в нарушении процесса синтеза белка в клетке чувствительного микроорганизма.
Так как антибиотики пенициллиновой и цефалоспориновой группы малоэффективны, их не назначают детям.
Лечение детей не проходит без осуществления ряда рекомендаций:
- обильное питье;
- постельный режим;
- дезинтоксикация организма;
- физиопроцедуры;
- массаж.
Помимо данных процедур и приема антибиотиков, лечение проходит с приемом отхаркивающих лекарств, это сиропы, микстуры.
Если лечение правильное, отсутствуют осложнения, тогда выздоровление можно наблюдать спустя 2 недели от начала терапии соответствующими препаратами.
Врачи отмечают, что микоплазма пневмонии является инфекцией, вызываемой бактерией Mycoplasma pneumoniae. Эта бактерия может передаваться от человека к человеку, однако механизм передачи отличается от более известных респираторных инфекций. Врачи подчеркивают, что микоплазма пневмонии чаще всего распространяется через капли, выделяемые при кашле или чихании, что делает её заразной, но менее контагиозной по сравнению с вирусами гриппа или COVID-19. Симптомы инфекции могут проявляться постепенно, что затрудняет диагностику на ранних стадиях. Поэтому врачи рекомендуют быть внимательными к своему здоровью и при появлении симптомов, таких как кашель, лихорадка и одышка, обращаться за медицинской помощью. Профилактика, включая соблюдение гигиенических норм и избегание близкого контакта с больными, также играет важную роль в снижении риска заражения.

Патогенез (что происходит?) во время Респираторной микоплазменной инфекции у детей:
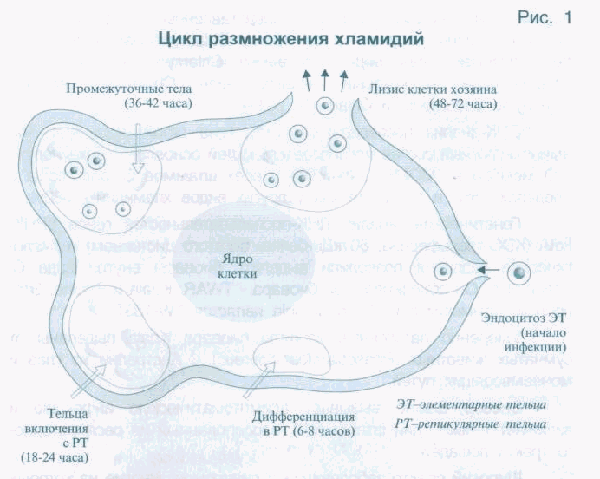
Агент М. pneumonia попадает в организм через слизистую трахеи и бронхов. Микоплазмы крепятся к эпителиальному слою, которым покрыты дыхательные пути ребенка. Под их воздействием разрушаются перемычки между клетками эпителия и рушится структура ткани. Инфекция распространяется по бронхам и в итоге затрагивает альвеолы. В цитоплазме альвеол появляются микроколонии агента М. pneumoniae.
Развивается интерстициальная пневмония с утолщением межальвеолярных перегородок, может развиваться бронхопневмония. В тяжелых случаях болезни микоплазма заносится в печень, центральную нервную систему, а также в почки и другие органы. Начинает развиваться гепатит, менингит или нефрит. Бронхолегочные поражения возникают при присоединении бактериальной флоры.
Перенесенная инфекция способствует формированию иммунитета. Его длительность зависит от того, насколько тяжелое и продолжительное заболевание было перенесено. Если человек перенес пневмонию, у него вырабатывается защитный иммунитет на срок от 5 до 10 лет. Больные, перенесшие катар верхних дыхательных путей, имеют иммунитет на протяжении от 1 до 2 лет.
Сосуды слизистой оболочки трахеи переполнены кровью, могут кровоточить, также могут проявляться очаги изъязвления. Врачи отмечают спадение долей легких и расширение воздушных пространств дистальных бронхиол. Микроскопическое исследование показывает, что клетки эпителия бронхов и трахеи увеличены, как и клетки альвеолярного эпителия. В цитоплазме обнаруживается скопление микоплазм. Отмечается инфильтрация стенок бронхов и бронхиол лимфоцитами, гистиоцитами, плазматическими клетками и единичными лейкоцитами.
Явление некроза выражены только в тяжелых случаях, как и десквамации эпителиального слоя альвеол.
Общая характеристика, пути передачи и возможные осложнения заболевания
Данное заболевание развивается из-за влияния микоплазмы, которая приводит к поражению не только нижние, но и верхние дыхательные пути, вызывая помимо пневмонии еще и фарингит, бронхит. Данный возбудитель медицинские работники выделяют в отдельную группу, не относят ни к грибам, ни к инфекции, ни к бактериям.
Микоплазмы имеют схожее строение с собственными клетками организма, поэтому иммунитет не сразу реагирует на данный возбудитель. Запоздалая реакция стимулирует выработку антител, которые начинают борьбу не только с возбудителем, но и со здоровыми клетками. В работу запускается аутоиммунный процесс.
Чаще всего заболевание диагностируется у детей, находящихся в закрытых коллективах: детских садах, школах, интернатах. Бывают случаи, когда патология проявляется у новорожденных детей. Данное явление возникает из-за врожденной формы пневмонии, вызванной микоплазмами. У грудничков заболевание характеризуется тяжелым течением и длительным лечением.
Микоплазма – это одноклеточный организм, который имеет нижеперечисленные особенности:
- отсутствует ядро;
- передается воздушным путем;
- легко гибнет в открытой среде;
- имеет повышенную чувствительность к высокой температуре;
- чувствительна к ультрафиолету, к методам дезинфекции;
- проникает в клетки своего хозяина;
- не чувствительна к цефалоспоринам и пенициллинам;
- не устойчива к макролидам и фтрохинолонам.
Ниже перечислены основные пути его передачи:
- Воздушно-капельный, которым можно заразиться через контакт с больным человеком.
- У детей часто заражение происходит во время родов от инфицированной матери. Чаще всего поражение наблюдается у девочек.
Если малышу своевременно не оказана медицинская помощь, то имеется риск развития следующих осложнений:
- менингит;
- менингоэнцефалит;
- воспалительный процесс, развивающий в спинном мозге;
- паралич;
- поражения кожного покрова;
- поражение сосудов глаз;
- плеврит;
- миокардит.
https://youtube.com/watch?v=BrunJxw7Tco
Микоплазма пневмония вызывает много вопросов среди людей, особенно касательно ее заразности. Многие считают, что это заболевание передается от человека к человеку, однако мнения расходятся. Некоторые источники утверждают, что микоплазма может передаваться через дыхательные пути, особенно в условиях близкого контакта, например, в семьях или учебных заведениях. Другие же специалисты подчеркивают, что сама по себе микоплазма не является высокозаразным патогеном, и большинство людей, контактирующих с инфицированным, не заболевают. Важно помнить, что факторы, такие как состояние иммунной системы и наличие хронических заболеваний, могут влиять на вероятность заражения. Поэтому, несмотря на возможность передачи, риск заболеть микоплазмозом остается относительно низким для большинства людей.

Симптоматика и методы диагностики заболевания
Довольно часто заболевание начинает развитие с признаков ларингита и характеризуется медленным нарастанием симптоматики. Микоплазменная пневмония у детей имеет следующую клиническую картину:
- на начальной стадии проявляются признаки заболевания верхних дыхательных путей. У ребенка развивается кашель, боль в горле, насморк, пониженный аппетит, незначительный подъем температуры;
- постепенно развивается лихорадка, усиливающаяся на вдохе грудная боль, изнуряющий кашель с небольшим выделением мокроты;
- данный вид пневмонии характеризуется такими симптомами, как: кожные высыпания, болезненные ощущения в мышцах, животе, суставах, увеличение печени и лимфатических узлов.
Инкубационный период микоплазменной пневмонии варьируется от 8 дней до 1 месяца.
Аускультативно прослушиваются сухие хрипы. Для постановки диагноза используют:
- анализ крови;
- мазок из горла;
- анализ на цитологию;
- анализ на микоплазму;
- анализ мочи;
- бак. посев мокроты;
- рентгенографию грудной клетки.
Для большей уверенности в диагнозе необходимо подтверждение не менее 3 диагностических результатов.
Антибиотики при микоплазме в составе микст-инфекций
Бывает так, что при обследовании у человека выявляют сразу несколько инфекций.
Это явление довольно частое.
В венерологии оно встречается более чем у 50% пациентов.
Причин тому несколько:
одна инфекция часто облегчает процесс проникновения другой
венерическими заболеваниями нередко болеют люди, ведущие разнообразную сексуальную жизнь, поэтому у них высокий риск инфицирования этими патологиями
инфекции часто протекают без симптомов, и обнаруживаются спустя годы, когда человек дополнительно заражается другим заболеванием
к одновременному инфицированию двумя и более болезнями могут привести контакты с человеком, который имеет много половых партнеров (при этом не важно, как часто вы сами их меняете)
Если микоплазмоз сочетается с другими инфекциями, то вариантов лечения два:
- Подбор антибиотика, который одновременно влияет не только на микоплазму, но и на возбудителя сопутствующего заболевания.
- Использование двух антибактериальных препаратов.
В каждом случае врач стремится максимально снизить лекарственную нагрузку на организм пациента.
Поэтому по возможности антибиотик используется только один.
Но не при всех инфекциях это возможно.
К примеру, микоплазмоз может сочетаться с сифилисом, который лечится пенициллинами.
Или на его фоне возникает гонорея, для терапии которой назначают цефтриаксон.
Эти антибиотики не способны уничтожить микоплазму.
Не влияют на неё также антитрихомонадные средства, противогрибковые препараты.
Но микоплазма зачастую чувствительна к клиндамицину, который также используется при гарднереллёзе.
Кроме того, одним антибиотиком можно лечить эту инфекцию, если она сочетается с уреаплазмозом и хламидиозом.
Все эти инфекции восприимчивы к джозамицину и доксициклину.
При лечении микст-инфекций врач всегда учитывает возможность взаимодействия антибиотиков, если они используются в количестве более одного.
Некоторые из них несовместимы, так как снижается эффективность терапии или повышается риск осложнений.
Другие напротив, способны усиливать действие друг друга.
Осложнения микоплазменной пневмонии
Микоплазменная пневмония симптомы у детей
Если вовремя не обнаружить и не лечить микоплазменную пневмонию, то встречаются следующие осложнения:
- поражение кожи, сыпь;
- неврологические осложнения, в группу входит серозный менингит, менингоэнцефалит, поперечный миелит, острый демиелинизирующий энцефалит.
- легкая гемолитическая анемия.
У 37 процентов детей, перенесших два года назад микоплазменную пневмонию, были обнаружены небольшие бронхоэктазы, расстройства кровоснабжения легких, утолщение стенок бронхов.
Сообщается о нарушении диффузии газов в легких после выздоровления у примерно 50% детей. Подобное состояние наблюдается через шесть месяцев.
Микоплазменная инфекция фиксируется в виде эпидемических вспышек и спорадических случаев.
Колебания заболевания наблюдаются в осенне-зимний период.
Инфекция наблюдается преимущественно в детском возрасте, намного реже она фиксируется в зрелом возрастном периоде.
Болезнь обнаруживается в различных коллективах, возможны семейные случаи. Симптомы схожи с ОРВИ, поэтому нужно вовремя диагностировать заболевание.
При верном лечении прогноз благоприятный.
Лечение и профилактика недуга
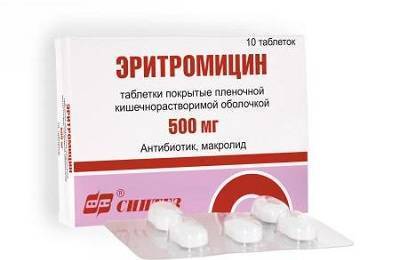
Лечение микоплазменной пневмонии подразумевает прием следующих лекарственных средств. Для детей младшего возраста чаще всего назначают антибиотики группы макролидов, к которым относятся:
- Эритромицин.
- Азитромицин или Сумамед.
- Аромицин.
- Джозамицин.
Антибиотики принимают на протяжении 1 недели и еще в течении 2 дней после того, как исчезнут признаки заболевания. Кроме того назначают антибактериальные препараты группы линкозаминов, к ним относятся:
- Доксициклин.
- Клиндамицин.
В более тяжелых случаях врачи рекомендуют прием следующих гормональных препаратов:
- Дексаметазон.
- Преднизолон.
Для разжижения и лучшего отхождения мокроты рекомендуются муколитики, чаще всего это:
- Лазолван.
- Амброксол.
- АЦЦ.
Для детей рекомендуется использование данной группы в виде ингаляций небулайзером, поскольку таким образом быстрей происходит выздоровление, так как лекарственное средство доставляется непосредственно в место, где идет воспалительный процесс. Иммуностимуляторы помогут поддержать иммунитет ребенка, к ним относят:
- Анаферон.
- Циклоферон.
- Иммунал.
Для исключения аллергических проявлений на фоне приема антибиотиков и снятия отечности нередко рекомендуется прием антигистаминных средств:
- Супрастин.
- Тавегил.
- Зодак.
Одновременно с приемом антибиотиков назначаются пробиотики, устраняющие симптомы дисбактериоза, улучшающие микрофлору кишечника, к ним относятся:
- Дюфалак.
- Лактофильтрум.
- Бифидумбактерин.
Лечение микоплазменной пневмонии должно быть комплексным
Прежде всего, необходимо обратить внимание на усиленный питьевой режим, поскольку, таким образом, происходит разжижение мокроты, вымывание из организма продуктов жизнедеятельности патогенных микроорганизмов. Для этих целей можно пить компоты, морсы, хорошо помогает щелочная минеральная воды, с предварительно выпущенными газами
Комната больного ребенка должна регулярно проветриваться, ежедневная влажная уборка, увлажнение воздуха поможет улучшить сон, облегчить дыхание малыша. Кроме того после облегчения самочувствия показаны следующие методы:
- электрофорез с Лидазой, Хлоридом кальция, Калия йодидом поможет снять воспаление. С Эуфиллином, Платифиллином неплохо снимает бронхоспазм, с Новокаином, Дикаином устраняет кашель;
- лечебная физкультура улучшает кровообращение, стимулирует лучшее отхождение мокроты;
- дыхательная гимнастика направлена на улучшение дренажной функции;
- после того, как температура не поднимается на протяжении 2-3 дней, рекомендованы горчичники, парафиновые аппликации;
- массаж грудной клетки помогает рассасываться воспалительным очагам, улучшает циркуляцию крови.
Для того чтобы избежать появления данного заболевания, необходимо придерживаться следующих несложных правил:
Прежде всего, следует обращать внимание на закаливание и иммунизацию организма.
Стараться избегать переохлаждений и сквозняков.
Своевременное лечение даже малейшего недомогания и насморка поможет избежать осложнений в виде пневмонии и присоединения вторичной инфекции.
Терапия народными средствами
Лечение микоплазмоза у детей можно проводить и с применением рецептов народной медицины. Но такая терапия не должна стать единственным методом. Ее можно применять только в качестве дополнения к медикаментозному лечению. Среди самых эффективных рецептов можно выделить следующие:
- Смешайте по три ложки березовых листьев, бессмертника и спорыша. В смесь введите четыре ложки подорожника. Тщательно смешайте компоненты. Две ложки полученного состава запарьте двумя стаканами кипятка. Спустя 10 часов настой необходимо перелить в кастрюлю и прокипятить. Останется его только профильтровать и остудить. Давайте ребенку по 50 мл приготовленного отвара по три раза в день.
- Приготовьте сбор из двух частей лобазника и 1 части зверобоя. Запарьте две ложки подготовленной смеси двумя стаканами кипятка. Протомите на водяной бане в течение 10 минут. После этого профильтруйте и остуде приготовленный отвар. Давайте ребенку в количестве 50 мл по три раза в сутки, делайте это перед кормлением.
- Подготовьте сбор из боровой матки, грушанки и зимолюбки, взятых в равных количествах. 45 грамм такого состава запарьте тремя стаканами кипятка. Оставьте на 45 минут. После этого профильтруйте настой и давайте ребенку по половине стакана три раза в день. Продолжительность такой терпи может достигать 28 дней.
- Введите в две столовые ложки коры дубы ложку боровой матки. Хорошенько перемешайте состав и запарьте его 300 сл кипятка. Спустя 45 минут настой готов. Им рекомендовано проводить спринцевание половых органов девочкам.
- Вкусным и эффективным лекарством становится черника. Заварите чай из листьев и ягод этого растения. Достаточно просто залить сырье кипятком и выдержать около 10 минут. Такое настой необходимо давать ребенку по три раза в день. Для улучшения вкусовых качеств добавьте немного сахара, а лучше меда.
- Победить респираторный микоплазмоз можно при помощи ингаляций. В кипящую воду отправите немного шалфея, эвкалипта, ромашки, зверобоя и чистотела. Ребенок должен вдыхать пары кипящей жидкости на протяжении 15 минут. Такие процедуры необходимо повторять каждый день перед тем, как уложить малыша спать.
- Микоплазма у детей нередко проникает в слизистые поверхности носоглотки. Помочь в такой ситуации могут полоскания. Для приготовления раствора добавьте в 100 мо спирта 10 грамм прополиса. Оставьте на несколько дней. После этого профильтруйте полученную настойку. В стакане чистой теплой воды разведите 30 капель приготовленной настойки. Такой жидкостью нужно полоскать горло. Такие процедуры повторяют по четыре раза в день.
Такие простые и действенные рецепты позволят быстрее справиться с болезнью. Они могут иметь и противопоказания. Поэтому перед тем как прибегать к подобным методикам лечение, необходимо обязательно проконсультироваться со специалистом.
Микоплазменная пневмония у ребенка – определение заболевания
Микоплазменная пневмония – это атипичное инфекционное заболевание легких. Его возбудителем является Мycoplasma pneumoniae, которая поражает слизистую оболочку дыхательных путей.
Данные микроорганизмы не имеют клеточной стенки. По своему происхождению и строению микоплазмы сходны с L-формами бактерий, но по размерам они подобны вирусам. Возбудитель распространяется воздушно-капельным путем, вызывая воспаление верхних и нижних дыхательных путях.
Микоплазмы имеют следующие особенности:
- У них нет ядра и клеточной стенки.
- Размер от ста до шестисот нанометров.
- Они могут менять свою форму.
- Обладают чувствительностью к высокой температуре, средствам дезинфекции и ультрафиолетовому излучению.
- Имеют ДНК и РНК.
- Не могут долгое время жить во внешней среде.
Заражение происходит воздушно-капельным путем. Возбудители через воздушный поток попадают в дыхательные пути, затем в бронхи и легкие. Микоплазмы активно размножаются в альвеолах. Источник инфекции – больной человек или человек, у которого заболевание протекает бессимптомно.
Микоплазменная пневмония сопровождается катаральными и респираторными симптомами, интоксикационным синдромом и признаками диспепсии. Она регистрируется в виде спорадических случаев и эпидемических вспышек. Для данной формы пневмонии характерны сезонные колебания (осень, зима).
Иногда заболевание может возникать сразу после того, как ребенок появился на свет. Это называется врожденной микоплазменной пневмонией. У новорожденных малышей она протекает очень тяжело. Про лечение пневмонии у грудничков читайте тут.
Виды микоплазменной пневмонии:
- Очаговая. Воспаление захватывает небольшой участок легкого в пределах нескольких легочных долек.
- Долевая. Воспаление захватывает целую долю легкого.
Для диагностики микоплазменной пневмонии проводится рентген, где должно быть видно усиление легочного рисунка, а также мелкоочаговые тени в нижних отделах легких. Помимо этого необходимо серологическое исследование крови, которое показывает наличие или отсутствие специфических иммуноглобулинов к возбудителю.
Стоит отметить, что, если ребенок переболел микоплазменной пневмонией, то у него вырабатывается иммунитет к этому заболеванию на десять лет.
Как передается заболевание от человека к человеку
Передаются указанные уреаплазмы несколькими путями. Наиболее часто речь идет о следующих вариантах заражения:
- Половой путь. Встречается в подавляющем большинстве случаев. Особенно опасны незащищенные сексуальные контакты с представительницами слабого пола, которые являются носительницами условно-патогенных микроорганизмов (крайне часто). Повышенный риск сопряжен с орально-генитальными контактами.
- Контактно-бытовой. Речь идет о поцелуях, рукопожатиях и других формах взаимодействия неполового характера. Наиболее часто таким образом микоплазму «подхватывают» представители сильного пола. Особенно рискуют нечистоплотные люди, пренебрегающие правилами личной гигиены.
- Нисходящий. Речь идет о прохождении плода через инфицированные родовые пути больной матери. В этом случае врачи еще в период планирования беременности рекомендуют пройти комплексное лечение и устранить проблему.
- Плацентарный или же перинатальный. Говорить приходится о передаче инфекции от матери к плоду в период внутриутробного развития.
- Воздушно-капельный путь. Имеет место сравнительно редко.
Сами по себе микроорганизмы имеют возможность транспортироваться по организму посредством тока крови и лимфы (гематогенный и лимфогенный пути соответственно). Изолированно микоплазмы существуют исключительно редко.
Методы лечения
Лечить ребенка с атипичными формами пневмонии рекомендуется в условиях больницы. В первую очередь назначается антибактериальная терапия. Выбор препарата обусловлен особенностями строения и жизнедеятельности возбудителя. Учитывая отсутствие клеточной стенки, M pneumoniae обладает высокой степенью устойчивости к целому ряду антибиотиков: пенициллинам, цефалоспоринам.
В стандарты лечения респираторного микоплазмоза в настоящее время входят следующие группы антибактериальных препаратов:
Антибиотики
- макролиды – допускаются к применению с рождения;
- фторхинолоны – разрешены с 5 лет;
- тетрациклины – разрешены с 8 лет.
Все эти лекарственные средства способны проникать внутрь поражённой микоплазмой клетки и, накапливаясь там, приводить к гибели патогена. В современной педиатрии чаще всего применяются макролидные препараты, так как они имеют наименьшее число противопоказаний. При наличии у ребенка индивидуальной непереносимости препарат заменяют.
Дозировку и длительность антибиотикотерапии определяет лечащий врач, учитывая возраст ребёнка, тяжесть течения заболевания. При атипичных формах пневмонии длительность приема может составлять от 5 до 14 дней.
Для облегчения самочувствия больного ребенка применяют также симптоматическую терапию с обезболивающими, противовоспалительными, сосудосуживающими, муколитическими, отхаркивающими средствами.
Диагностика микоплазменной пневмонии
На рисунке – микоплазменная пневмония на снимке.
Как и обычно, установление какого-либо диагноза начинается со сбора жалоб и анамнеза больного. Необходимо проанализировать ведущие симптомы. В большинстве случаев, микоплазменная инфекция у детей манифестирует подостро, симптомами острой респираторной вирусной инфекции, назофарингита, трахеита, бронхита. Естественно, лечение, которое назначает больной сам себе или же то, что ему рекомендуют аптекари, не имеет должного эффекта (в лучшем случае просто купирует симптомы) и он все-таки решает обратиться за профессиональной медицинской помощью.
Самое интересное состоит в том, что к врачу такой больной попадает с аналогичными жалобами, только отмечает, что длятся эти симптомы уже на протяжении длительного периода времени. По крайней мере, то, что у больного уже больше недели не проходит насморк, кашель остается по-прежнему сухим или малопродуктивным, стабильно держится стойкий субфебрилитет, должно насторожить врача. Проанализировав вышеизложенные симптомы и скудные проявления заболевания, которые нашли подтверждение в данных физикального осмотра (ослабление дыхание, единичные влажные хрипы), врач, как правило, назначит прохождение основных лабораторных и клинических методов исследования
К ним относятся общий анализ крови, общий анализ мочи, рентгенография грудной клетки (важно — именно обзорная рентгенограмма органов грудной клетки, а не флюорография). Для общеклинических анализов будет характерно проявление воспалительного процесса, не сильно выраженного
На рентгеновском снимке (необходимо делать в двух проекциях), — визуализируется негомогенная инфильтрация легкой или средней степени тяжести, нарушение бронхиального и сосудистого рисунка с появлением диффузных петлевидных и сетчатых элементов.
Для того, чтобы наверняка выявить возбудителя и поставить этиологический диагноз, необходимо сдать посев на микоплазму. С учетом того, что микоплазма на питательных средах растет очень и очень плохо, можно сказать о том, что проведение этого анализа нецелесообразно. Использовать определение антител в сыворотке крови у детей – эффективный вариант, однако из-за того, что анализ будет готов через неделю – другую, он будет иметь исключительно ретроспективное значение (то есть просто подтвердит диагноз, не более того). Так что, несмотря на все достижения современной науки и техники, как лечили воспаление легких чисто эмпирическими методами, так и лечат подобным образом на сегодняшний день. И, можно отметить, что вполне успешно.
Лечение микоплазменной пневмонии у детей следует начинать эмпирически
Однако важной особенностью лечения микоплазменного воспаления легких (впрочем, как и любой другой атипичной пневмонии) является то, что в этом случае неэффективны антибиотики пенницилинового и цефалоспоринового ряда, в виду морфофункциональных особенностей внутриклеточного паразита
Основным моментом, в лечении этой патологии является назначение макролидов – азитромицина, кларитромицина или же роксилида. Назначаются эти препараты из расчета одна таблетка на сутки, курсом на семь-десять дней.
Другой важный момент – рациональная терапия пробиотиками
Назначается линекс или лактовит-форте по одной купсуле трижды в сутки (курсом на десять дней) для того, чтобы можно было предотвратить дисбиоз.
Необходимо, кроме всего прочего, назначение отхаркивающих и противокашлевых средств – флавамед и эреспал по 1 таблетке 3 раза в сутки каждый препарат, курс на 10 дней,
Как важное дополнение к основному курсу лечения рекомендована небулайзерная терапия:
Симптомы микоплазменной пневмонии
Микоплазменная пневмония у детей
Клинические признаки болезни проявляются через несколько дней после начала заражения.
Симптомы схожи с ОРВИ, поэтому диагностика часто становится затрудненной.
Первые признаки микоплазменной пневмонии легко спутать с простудным заболеванием.
Больной человек может чувствовать:
- вялость, небольшое повышение температуры тела;
- головную боль;
- першение в горле, затрудненность глотания, сухость;
- насморк;
- кашель.
При осмотре глотки видно покраснение.
Один из характерных симптомов микоплазменной пневмонии – кашель. В начале болезни он сухой, приступообразный.
С развитием инфекции кашель становится мокрым, начинает отделяться слизистая.
Для инфекции характерны и другие признаки.
Микоплазменная пневмония у взрослых
К ним относятся:
- поражение желудочно-кишечного тракта;
- боль в мышцах, суставах;
- кожная сыпь;
- неврологические симптомы.
Через неделю признаки болезни накапливаются, температура тела увеличивается до 39° градусов, иногда отмечается повышение до 40°.
Кашель усиливается, при его приступах отмечается боль в грудной клетке.
Дыхание становится болезненным, каждый выдох и вдох ощущается в области груди.
Врач при осмотре отмечает хрипы в легких, ослабление везикулярного дыхания.
Признаки дают основание для рентгенологического исследования и лабораторной диагностики.
Антибиотики при микст-инфекциях и аллергических проблемах
Микст-инфекция – это воздействие сразу нескольких возбудителей. Например, уреаплазма уреалитикум и две микоплазмы гениталиум и хоминис. Такая комбинация самая распространенная. Это не просто суммарное воздействие на организм, а сложное взаимное влияние с эффектом усиления патогенного влияния.
Многие ученые считают их сапрофитами в здоровом организме. И только наличие другой патологии активирует их патогенное влияние, считают они.
Антибактериальные препараты необходимо выбирать способные к внутриклеточному накоплению.
Просто нужна их эффективная концентрация внутри клетки, так как возбудители – внутриклеточные микроорганизмы. Нужно помнить, что тетрациклины и макролиды зачастую резистентны к микоплазме.
Микробиологическое исследование мазков или ПЦР позволяет точно выявить возбудителя и воздействовать на него наиболее эффективными препаратами. Базовой схемой лечения принято считать назначение однократным приемом одного грамма азитромицина и доксициклина (неделю, дважды в день по сто миллиграммов). Для альтернативной схемы характерно использование эритромицина, офлоксацина, левофлоксацина и тетрациклина в соответствующей дозировке.
Как мы видим, основными препаратами в приведенных схемах являются тетрациклины, макролиды и фторхинолоны. Если течение микоплазмоза рецидивирующее, то нужно длительно применять курс антибиотикотерапии и обязательно назначать иммунотропное лечение.
Нужно всегда помнить о возможности аллергической реакции на антибиотики. При ее возникновении нужно всегда заменять препарат на антибиотик, не вызывающий аллергию.
Вопрос-ответ
Можно ли заразиться микоплазменной пневмонией?
Микоплазменная пневмония – что это за болезнь Также она может распространяться через загрязненные руки или предметы быта. Чтобы произошло инфицирование необходим длительный контакт с зараженным, поэтому в большинстве случаев вспышки заболевания наблюдаются в коллективах.
Как долго лечится микоплазменная пневмония?
Лечение микоплазменной пневмонии Длительность лечения составляет не менее 14 дней, чтобы избежать рецидивов болезни. По показаниям антибиотикотерапию дополняют отхаркивающими и жаропонижающими средствами.
Когда микоплазменная пневмония заразна?
Большинство людей, которые проводят короткое время с больным микоплазмой, не заражаются. Кто-то может быть инфицирован микоплазмой и не иметь никаких симптомов, но все равно быть способным распространять ее среди других. Люди с микоплазмой могут быть заразными в течение примерно 20 дней .
Можно ли заразиться микоплазмой?
Передача микоплазмы от человека к человеку осуществляется при вагинальном, оральном или анальном половом контакте. – Инфекция встречается чаще у молодых людей, лиц, имеющих большое количество половых партнеров, а также лиц, не использующих презервативы во время полового контакта.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Если вы или ваши близкие испытываете кашель, одышку, усталость или лихорадку, обратитесь к врачу для диагностики. Микоплазма пневмония может проявляться различными симптомами, и раннее обращение за медицинской помощью поможет избежать осложнений.
СОВЕТ №2
Соблюдайте меры предосторожности. Микоплазма пневмония передается воздушно-капельным путем, поэтому старайтесь избегать близкого контакта с людьми, у которых есть симптомы заболевания. Используйте маски в общественных местах, особенно в сезон простуд и гриппа.
СОВЕТ №3
Укрепляйте иммунную систему. Правильное питание, регулярные физические нагрузки и достаточный сон помогут вашему организму лучше справляться с инфекциями. Включите в свой рацион больше фруктов, овощей и продуктов, богатых витаминами и минералами.
СОВЕТ №4
Следите за гигиеной. Регулярно мойте руки с мылом, особенно после посещения общественных мест или контакта с больными. Это поможет снизить риск передачи инфекций, включая микоплазму пневмонию.