Распространенное заболевание ВИЧ
У больных с проявлениями распространенного заболевания ВИЧ содержание CD4+4 Т-лимфоцитов обычно составляет менее 200 клеток/мм3 , концентрации ВИЧ РНК в плазме крови повышаются, и возникают клинические проявления, указывающие на тяжелый иммунодефицит. Обычным явлением становятся оппортунистические инфекции. Наиболее частой является пневмоцистная пневмония. Согласно последним рекомендациям ВОЗ диагноз СПИД можно ставить без лабораторного подтверждения ВИЧ-инфекции, если диагностируется пневмоцистная пневмония, убедительно клинико-рентгенологически подтвержденная, при наличии Т-хелперов (CD4) меньше 200 клеток в 1 мм3. Для верификации диагноза пневмонии необходимо обнаружение возбудителя в легочной ткани. Для этого применяют трансбронхиальную биопсию, бронхоальвеолярный лаваж или открытую биопсию легкого. Возбудитель Pneumocystis carinii присутствует в легочной паренхиме обычно в виде трофозонта, принадлежит к оппортунистическим микроорганизмам, безвредным для здорового человека. В неблагоприятных условиях трофозонт может превращаться в цисту. В благоприятных условиях циста созревает, увеличивается в размерах, в ней формируются 2, 4, 6 или 8 спорозоидов. Когда циста достигает 6-10 мкм, она разрывается и дает начало трофозоитам. Для возбудителя характерна локализация на альвеолярно-капиллярной мембране, где паразит создает альвеолярно-капиллярный блок, вызывающий тяжелую, часто фатальную гипоксемию, что является основной причиной летального исхода у больных СПИДом.
У больных с комплексом ВИЧ-слабоумия проявления становятся более выраженными. Отмечаются выраженные системные симптомы, включая лихорадку, чувство усталости и потерю веса, часто без выявляемых вторичных причин. Общей проблемой является диарея, вызываемая Cryptosporidium, возможности лечения которой являются ограниченными. Как правило, присутствует анемия, которая вносит свой вклад в симптоматику. Содержание ВИЧ РНК в плазме крови является высоким.
Врачи подчеркивают, что ВИЧ и туберкулез представляют собой серьезные угрозы для здоровья, особенно в регионах с высоким уровнем распространения этих инфекций. Исследования показывают, что ВИЧ-позитивные пациенты имеют в несколько раз более высокий риск развития туберкулеза, поскольку ослабленная иммунная система не может эффективно бороться с инфекцией. Врачи отмечают важность ранней диагностики и комплексного подхода к лечению, который включает антиретровирусную терапию для контроля ВИЧ и противотуберкулезные препараты. Они также акцентируют внимание на необходимости профилактических мер, таких как вакцинация и регулярные обследования, чтобы снизить заболеваемость и улучшить качество жизни пациентов. Взаимодействие между этими двумя заболеваниями требует междисциплинарного подхода и активного сотрудничества между различными медицинскими специалистами.

Поздняя стадия заболевания ВИЧ
По мере дальнейшей прогрессии заболевания и падения содержания CD4+ Т-лимфоцитов до значений менее 50 клеток /мм3 появляются дополнительные оппортунистические инфекции, НХЛ поражает центральную нервную систему, а у мужчин-гомосексуалистов СК становится более распространенной, появляются обезображивающие и клинически значимые отеки. Частым явлением становятся токсоплазмоз центральной нервной системы, криптококковый менингит, цитомегаловирусная инфекция и комплекс Mycobacterium avium (MAC). Причем, туберкулез, как правило, не ограничивается местным анатомическим очагом, а может диссеминировать в организме. Все большие проблемы вызывают вторичные симптомы, включая анорексию, тошноту, рвоту, понос, нарушения всасывания, потерю мышечной ткани и слабость. Летальный исход в конечном итоге наступает за счет глубокого повреждения жизненно важных органов, чаще всего легких, за счет воздействия находящихся в крови токсинов, аномалий электролитного баланса, недостаточности кроветворения и кровообращения и повреждения автономной нервной системы.
Схема лечения двойного диагноза
Туберкулез при ВИЧ лечится достаточно тяжело. Терапия коинфекции складывается из отдельного лечения туберкулеза и отдельного лечения вируса иммунодефицита. Такие больные лечатся во фтизиатрических стационарах, но терапию им назначают два специалиста.
Этиотропное лечение туберкулезной инфекции проводят врачи-фтизиатры. С учетом того, что микобактерии у иммунодефицитных людей часто резистентны ко многим антибиотикам, лечение назначают после получения результатов антибиотикограммы.
Справочно. Антибиотикограмма – это тест, который проводится для того, чтобы узнать, какими из известных видов антибиотиков можно уничтожить данный штамм возбудителя. Схемы терапии назначают индивидуально.
Кроме этого, больного лечит врач-инфекционист из центра борьбы со СПИДом. Он назначает антиретровирусную терапию, позволяющую остановить размножение вирусов и сохранить иммунитет на одном уровне.
Существует много групп таких препаратов:
- нуклеозидные и ненуклеозидные ингибиторы обратной транскриптазы,
- ингибиторы интегразы,
- протеазы,
- блокаторы специфических рецепторов.
Одновременно назначают препараты не менее, чем из трех групп.
Внимание. Антиретровирусную терапию пациент получает пожизненно.
В обществе существует множество мифов и стереотипов о ВИЧ и туберкулезе, что часто приводит к стигматизации людей, живущих с этими заболеваниями. Многие считают, что ВИЧ — это приговор, и боятся общаться с инфицированными, не понимая, что вирус передается только определенными путями. Туберкулез также окружен предвзятыми мнениями: некоторые думают, что это болезнь только бедных или людей с низким иммунитетом. Однако, на самом деле, туберкулез может поразить любого, и его можно лечить. Важно повышать осведомленность и говорить об этих заболеваниях открыто, чтобы разрушить барьеры и поддержать тех, кто сталкивается с ними. Образование и понимание — ключ к преодолению страха и предвзятости.

Сколько лет живут с ВИЧ-инфекцией в зависимости от возраста
На Евразийском континенте, в Северной и Южной Америке распространен ВИЧ первого типа. О нем и пойдет речь.
Физиологические и анатомические особенности организма определяют, как быстро будет прогрессировать вирус, и сколько может прожить носитель после инфицирования. Прогноз зависит не только от возраста больного, но и от настроя бороться. Известны пациенты, проживающие долгую и счастливую жизнь с диагнозом «ВИЧ».
Сколько лет живут при ВИЧ-инфекции дети
Неутешительная перспектива ожидает малышей, которые получили ВИЧ в наследство от родителей.
- Наиболее печален прогноз для младенцев, которые заразились вирусом от своих матерей внутриутробно. В таком случае симптоматика проявляется почти сразу после рождения. Болезнь быстро прогрессирует. Смерть больного или стадия СПИДа наступают в течение 3-х лет. (15-20% ВИЧ-положительных детей).
- Вирус передается ребенку во время родов или с грудным молоком матери. Дети, зараженные в раннем возрасте, в 75-80% случаев живут около 10 лет.
- У 5% ВИЧ-позитивных малышей при качественном лечении симптомы вовсе не появляются.
Срок жизни детей с ВИЧ во многом зависит от стараний родителей. Чтобы избежать страшных последствий, болезнь должна выявляться как можно раньше. Всем беременным при постановке на учет дают направление на анализ крови, выявляющий ВИЧ-инфекцию. В случае положительного результата будущая мать наблюдается инфекционистом.
Чтобы избежать инфицирования плода в материнской утробе, женщине во время беременности со 2 триместра назначают лечение. Точное следование рекомендациям врача увеличивает шансы родить здорового ребенка до 75%. Если заражения плода избежать не удалось, приверженность родителей лечению позволяет продлить у ребенка бессимптомную фазу заболевания.
Сколько живут ВИЧ-инфицированные взрослые люди
Многие взрослые живут с ВИЧ-инфекцией 5-10 лет после заражения, даже не зная, что инфицированы. Далее болезнь начинает прогрессировать, порой довольно быстро. СПИД — завершающая стадия развития ВИЧ-инфекции. На этом этапе иммунная система полностью угнетена. Без квалифицированной медицинской помощи со СПИДом живут от 6 до 18 месяцев. Это время наступления мучительных последствий болезни. Период спокойного существования во многом зависит от больного. Пациенты, годами проявляющие упорство в борьбе, выигрывают активное долголетие. Соблюдая рекомендации по питанию, приему лекарственных препаратов, придерживаясь здорового образа жизни, носители доживают до 75— 80 лет. При этом средняя продолжительность жизни здоровых людей в России — 70 лет.
Для поддержания здоровья зараженных практикуется высокоактивная антиретровирусная терапия (ВААРТ), которая предполагает:
- непрерывность курса;
- одновременный прием нескольких препаратов (3-4 наименования);
- постоянный контроль вирусной нагрузки.
Сколько живут пожилые люди с инфекцией СПИД
До появления современных препаратов для борьбы с ВИЧ отмечалось, что у тех, кто инфицирован в пожилом возрасте, болезнь прогрессировала быстрее. В процессе старения иммунная система слабеет естественным образом. АРВТ препараты стирают это различие. Качественное лечение замедляет течение болезни в преклонном возрасте.
Пожилые люди более ответственно относятся к своему здоровью, чем молодежь. В странах с высоким доходом пенсионеры могут себе позволить натуральные и свежие продукты, дорогостоящие медикаменты и витамины. Это позволяет существенно продлить жизнь и сохранить ее краски.
Течение заболеваний
При сочетании туберкулеза с вирусом иммунодефицита возникают различные симптомокомплексы, предугадать которые не всегда считается возможным. Это связано с тем, что каждое из этих заболеваний имеет отдельную клиническую картину и протекает независимо от другого. Заразиться ВИЧ можно во время болезни туберкулезом и, наоборот, туберкулез может присоединиться к ВИЧ.
Виды заражения
Второй вариант имеет крайне тяжелое течение, поскольку у ВИЧ-инфицированных попадание в организм туберкулезной палочки вызывает угнетение и так низкого иммунитета. В итоге теряется возможность противостоять различным факторам внешней среды.
На этом иммунном фоне очень легко присоединяются оппортунистические инфекции – пневмоцистная пневмония, криптоспоридиоз, криптоменингит, которые могут привести к смертельному исходу. В такой ситуации туберкулез выступает непрямой причиной смерти. За последние 15 лет показатель заболеваемости туберкулезом вырос в 3,5 раза, а ВИЧ – в десятки раз.
Статистика
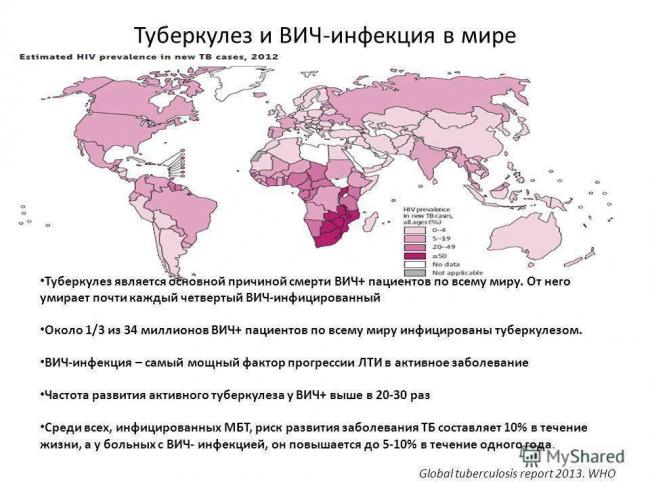
Пять с половиной миллионов – именно столько людей на нашей планете одновременно страдают и от ВИЧ, и от туберкулеза. В странах третьего мира около половины (43%) населения с вирусом иммунодефицита заражены туберкулезной палочкой. В России она поразила около трети ВИЧ-инфицированных. В Европе статистика чуть получше. Там туберкулезом болеет 10% страдающих иммунодефицитом.
Больные с ВИЧ страдают от этой тяжелой инфекционной патологии в 25-30 раз чаще остальных. Ежегодно туберкулезом заболевает 10 процентов ВИЧ-инфицированных. В то же время всего 5% тех, у кого нет иммунодефицита, рискуют в течение своей жизни заразиться туберкулезом.
ВИЧ и туберкулез – проблема молодых мужчин. Более 90% заболевших этим страшным тандемом являются представителями сильного пола. В приблизительно половине случаев им еще нет 30.
Медикаменты
Для борьбы с туберкулёзом и ВИЧ в совокупности врач обычно назначает Рифампицин, Рифабутин, Изониазид и Пиразинамид, а также противомикробные препараты и антиконвульсанты.
Специалист должен следить за эффективностью лечения, чтобы при необходимости увеличивать или уменьшать дозировку назначенных лекарств.
Если терапия туберкулеза не приносит должного результата, и через некоторое время после ее начала не наблюдается никакой положительной динамики, то все дальнейшие действия проводятся в условиях стационара под постоянным наблюдением медицинского персонала в изолированном помещении. В данном случае прописываются такие средства, как Канамицин, Амикацин, Кларитромицин, Каприомицин.
Важно! Все препараты от туберкулеза должны назначаться только специалистом, заниматься самолечением при таких патологиях строго запрещено. Малейшее промедление или неправильно подобранная схема лечения чреваты очень серьёзными последствиями вплоть до летального исхода
Вам также будет интересно:
Какие помогают лекарства и как ими лечиться
Основная терапия – это непрерывный ежедневный прием противотуберкулезных медикаментов. Обычно лечение во время лечения комбинируют 4–5 препаратов I ряда против туберкулеза: Изониазид (Н), Рифампицин (R), Стрептомицин (S), Пиразинамид (Z), Этамбутол (E).
Фото 1. Противотуберкулезное средство Этамбунол, 400 мг, 50 таблеток, от производителя ПАО «Борщаговский ХФЗ».
Лечение проводится в два этапа:
- интенсивный – 2 месяца, включает комплекс мер по предотвращению появления мульти- и полирезистентных штаммов МБТ;
- поддерживающий – продолжается еще 4 месяца.
Туберкулез костей лечится 9 месяцев, мочевыводящей системы – 10 месяцев, а туберкулезный менингит – 12 месяцев.
Внимание! Важно помнить о том, что вылечиться – это ещё не значит избавиться от заболевания навсегда. При таких сложных и опасных патологиях постоянно существует риск рецидива. В связи с этим очень важно строго следовать всем рекомендациям врача не только во время лечения, но и после него
В связи с этим очень важно строго следовать всем рекомендациям врача не только во время лечения, но и после него
Побочные действия. От чего зависит продолжительность жизни
Любые лекарственные средства имеют ряд побочных действий, на которые следует обращать внимание перед началом лечения туберкулеза. Так, при употреблении Изониазида могут наблюдаться головные боли, головокружения, парестезии, периферическая нейропатия
При сильном воздействии Изониазида на ЦНС возможно заменить данный препарат на Феназид. Длительный приём Пиразинамида и Рифампицина грозит развитием лекарственного гепатита. При лечении туберкулеза Пиразинамидом часто наблюдается тошнота, рвота, аллергические реакции.
Фото 2. Препарат для лечения туберкулеза Пиразинамид, 0,5 г, 100 таблеток, от производителя «Valenta».
Срок жизни пациента, заразившегося туберкулёзом при наличии ВИЧ-инфекции, зависит от того, насколько рано было диагностировано заболевание, и как точно больной выполнял все рекомендации врача.
Особенное внимание следует уделить факторам, которые могут спровоцировать развитие туберкулёза:
- Вредные привычки. Наркотики, алкоголь и сигареты способствуют заражению таким опасным заболеванием, как туберкулёз.
- Питание и социальная среда. Неправильный рацион, постоянное недоедание, антисанитарные условия проживания – всё это чревато печальными и в основном непоправимыми последствиями.
- Стрессы и переутомления. Частые нервные ситуации и неполноценный отдых также пагубно влияют на организм.
- Возраст заболевшего. В группу риска входят дети и пожилые люди, так как именно они наиболее подвержены развитию патологических процессов в организме из-за неокрепшей иммунной системы.
Выявление туберкулёза у больных с ВИЧ-инфекцией
Рекомендуют сразу после установления диагноза ВИЧ-инфекции до развития выраженного иммунодефицита выявлять больных, входящих в группу высокого риска заболевания туберкулёзом, для последующего динамического наблюдения за ними фтизиатра, который в поздних стадиях ВИЧ-инфекции, когда разовьётся иммунодефицит, мог бы своевременно назначить превентивный или основной курс лечения туберкулёза.
Для выделения лиц с высоким риском заболевания туберкулёзом на фоне ВИЧ-инфекции проводят следующие мероприятия:
- всех впервые выявленных больных с ВИЧ-инфекцией обязательно осматривает фтизиатр, отмечая в амбулаторной карте подробный анамнез в отношении повышенного риска заболевания туберкулёзом. Больного информируют о туберкулёзе и мерах его профилактики и рекомендуют ему при появлении симптомов, характерных для туберкулёза, немедленно явиться к фтизиатру для внепланового осмотра и обследования:
- сразу при взятии на учёт и далее 1-2 раза в год (в зависимости от степени риска заболевания туберкулёзом и стадии ВИЧ-инфекции проводят лучевую диагностику органов грудной полости (создают рентгенологический архив на больного);
- при постановке пациентов на учёт по поводу ВИЧ-инфекции проводят туберкулиновую пробу (2 ТЕ), а затем в период динамического наблюдения её ставят 1-2 раза в год (в зависимости от степени риска заболевания туберкулёзом и стадии ВИЧ-инфекции с регистрацией результатов в карте диспансерного наблюдения.
В период динамического наблюдения за больными с ВИЧ-инфекцией при выявлении гиперергии, виража или нарастания реакции на туберкулин фтизиатром в индивидуальном порядке с учётом стадий ВИЧ-инфекции и объективных данных решают вопрос о назначении больному противотуберкулёзных препаратов.
У лиц. выделяющих мокроту, проводят её исследование на наличие микобактерий туберкулёза. В случае появления клинических или лабораторных проявлений внелёгочного туберкулёза при возможности проводят бактериологическое исследование соответствующего отделяемого и/или другие показанные методы обследования.
Всех больных с ВИЧ-инфекцией из группы риска заболевания туберкулёзом, госпитализируемых в связи с ухудшением общего состояния, обязательно осматривает фтизиатр.
Диспансерное наблюдение над пациентами, страдающими ВИЧ-инфекцией из группы высокого риска заболевания туберкулёзом (но без клинических проявлений), осуществляет фтизиатр в кабинете скрининговой диагностики в центре СПИДа. Организация такого кабинета в противотуберкулёзном учреждении приведет к тому, что больные с иммунодефицитом будут приходить в очаг туберкулёзной инфекции.
Пациентов с симптомами туберкулёза направляют в кабинет референс-диагностики на базе противотуберкулёзного диспансера. Суть организации такого кабинета заключается в наличии отдельного входа в него. Таким образом, сводится к минимуму пересечение эпидемиологически опасных по туберкулёзу больных и пациентов с различного генеза иммунодефицитами, приходящих в противотуберкулёзный диспансер для обследования.
Диагностические мероприятия
Принципы определения туберкулеза у больных ВИЧ остаются такими же, как и у лиц с нормальным иммунитетом, и включают в себя весь перечень стандартного общеклинического обследования. Для точной постановки диагноза необходимо сначала пообщаться с пациентом – изучить, есть ли жалобы, уточнить анамнез развития заболевания.
Дальше следует приступить к объективному обследованию – оценить внешний вид больного, провести физикальные методы исследования (пальпация, перкуссия, аускультация). Из лабораторных методов потребуются общий анализ крови и мочи, а также трехкратно исследовать мокроту пациента в бактериологической лаборатории. Также очень показательна туберкулинодиагностика – оценка реакции Манту.
Диагностические меры
Ранняя диагностика, особенно на стадии СПИДа, представляет значительные трудности, поскольку эти заболевания, по большому счету, имеют похожую клиническую картину. Для обоих заболеваний достаточно частыми проявлениями являются быстрая утомляемость, ночная потливость, повышение температуры, продолжительный кашель с прожилками крови, снижение веса.
Для того, чтобы диагностировать туберкулез, помимо наличия клинических симптомов, важно определить этиологический фактор заболевания. Для этого всем больным, у которых предполагается эта болезнь, проводят микроскопическое исследование мокроты каждые 2 месяца на протяжении полугода (всего 3 раза)
Можно также использовать и другие биологические материалы. Метод устанавливает наличие кислотоустойчивых бактерий. Забор мокроты проходит с утра. Если пациент не может откашлять мокроту, то следует применить ингаляцию ротоглотки 3% гипертоническим раствором натрия хлорида. Таким образом, произойдет стимуляция ее отхождения.
Выявление туберкулеза у ВИЧ-инфицированных лиц
Обязательным методом служит выявление микобактерий в культуральном посеве. Результат посева считается отрицательным, если возбудитель не был высеян. Общая продолжительность исследования составляет 6-8 недель. Столь длительный период определения связан с тем, что микобактерии очень плохо растут. Сам рост длится около 4 недель. Остальные 2-4 недели приходится на определение чувствительности, поэтому диагностика туберкулеза данным методом считается сложной.
Также проводят бронхоскопию, которая играет важное значение в ситуациях, когда необходимо продифференцировать туберкулез с другими заболеваниями. https://www.youtube.com/embed/gR-TbEuyw3A
ВИЧ-инфекция и туберкулез вместе
Генерализация очагов туберкулеза при ВИЧ зависит от стадии иммунодефицита и уровня CD4-лимфоцитов:
- высокий уровень (более 500 клеток на 1 мкл) – типичная клиническая картина туберкулеза с преимущественным поражением органов грудной клетки;
- средний уровень (350-500 клеток на 1 мкл) – помимо тяжелых легочных форм с плевритом – лимфогенная генерализация туберкулеза с поражением внутригрудных, периферических, брюшных и забрюшинных лимфоузлов;
- низкий уровень (менее 350 клеток на 1 мкл) – атипичные формы туберкулеза, гематогенная генерализация процесса с поражением костей, суставов, органов ЖКТ, кожи, головного мозга, сердца; самая тяжелая стадия – туберкулезный сепсис.
ВИЧ ассоциированный туберкулез может протекать в двух формах:
- латентная (или скрытая) – клиническая картина не ярко выражена, но в организме идет процесс распространения микобактерий и поражения лимфатической ткани и других органов;
- активная – ярко-выраженные проявления болезни в зависимости от генерализации процесса.
Туберкулез при ВИЧ еще больше усугубляет иммунодефицит, что способствует присоединению оппортунистических инфекций, вызванных условно-патогенными вирусами или бактериями, которые не опасны для здорового человека: пневмоцистная пневмония, грибковые поражения органов брюшной полости, бактериальный или грибковый менингит. Совокупность таких диагнозов практически не поддается лечению и чаще всего приводит к летальному исходу.
Виды сочетаний туберкулеза и ВИЧ
Существует три варианта развития чахотки при ВИЧ-инфекции:
- пациент заболел туберкулезом, уже имея ВИЧ-положительный статус;
- пациент изначально болел чахоткой и потом заразился ВИЧ;
- пациент одновременно инфицировался ВИЧ и палочкой Коха.
Третий вариант является самым тяжелым по клинике и исходу заболевания, чаще всего наблюдается у лиц с алкогольной или наркотической зависимостью.
Симптомы, свидетельствующие о двух недугах
Туберкулез при ВИЧ протекает тем сложнее, чем сильнее выражен иммунодефицит. Но существуют признаки, которые проявляются вне зависимости от формы, стадии и сопутствующих заболеваний:
- интоксикация организма – повышение температуры тела, ночная потливость, слабость, утомляемость, потеря массы тела больше 15%, истощение. Такое состояние может длиться от нескольких недель до полугода;
- бронхолегочные проявления (при генерализации процесса в органах грудной клетки) – кашель (сухой или с выделением мокроты), одышка, кровохарканье;
- увеличение лимфоузлов (шейные, надключичные, паховые); при пальпации узлы плотные, болезненные, без смещения. При прогрессировании заболевания возможно образование свищей и язв над лимфоузлами и прилежащими тканями;
- снижение уровня гемоглобина меньше 100 г/л;
- нарушения пищеварения: тошнота, рвота, запор или диарея, потеря аппетита;
- боль в костях и суставах.
Такая клиническая картина может встречаться и при других заболеваниях, но если пациент ВИЧ-положительный, то наличие хотя бы одного из перечисленных признаков может указывать на чахотку. В таком случае необходимо провести комплекс диагностических мероприятий для подтверждения диагноза:
стандартные процедуры:
- осмотр фтизиатра,
- общие клинические анализы крови и мочи,
- рентгенография органов грудной клетки в двух проекциях,
- бактериологическое исследование мокроты,
- оценка кожной реакции на туберкулиновую пробу;
специальные процедуры:
- иммуноферментный анализ крови, ПЦР или анализ плазмы крови на наличие микобактерий,
- бронхоскопия с биопсией по необходимости,
- УЗИ органов брюшной полости,
- МРТ внутренних органов, суставов, позвоночника или головного мозга,
- МСКТ органов грудной клетки,
- биопсия лимфатических узлов, костного мозга, селезенки.
Опасность сочетания туберкулеза и ВИЧ
Опасность кроется в сложности диагностики, нетипичности клинической картины, молниеносном течении и тяжести осложнений. Если у изначально здорового человека переход от одной стадии и формы туберкулеза к другой может занимать несколько лет, то у ВИЧ-инфицированного пациента манифестация чахотки может возникнуть сразу на последних неизлечимых стадиях.
Самым критичным для пациента является сочетание двух диагнозов – туберкулез и СПИД. Обычно при заражении палочкой Коха на стадии СПИД поражаются не легкие, а лимфоузлы, кости, сердце и другие органы. Вылечить такой комплекс болезней практически невозможно, становится сложным даже поддержание физической активности и нормальной жизнедеятельности пациента. Продолжительности жизни в таком случае сокращается до нескольких месяцев.
Вопрос-ответ
Какой вирус вызывает туберкулез?
Туберкулез – инфекционное заболевание, передающееся воздушно-капельным путем. Его возбудителем является бактерия Mycobacterium tuberculosis. Заразиться может каждый, но особенно восприимчивы к туберкулезу дети ввиду недостаточно сформированного иммунитета.
Сколько живут с туберкулезом?
Излечение туберкулеза наблюдается через 1-2 года после начала лечения. Если не лечиться – за 5 лет погибает 50% больных, а 25% переходит в хроническую форму, непрерывно прогрессирующую. Меры профилактики туберкулеза: Проведение вакцинации и ревакцинации против туберкулеза.
Какие формы туберкулеза заразны?
Открытая форма (больной активно выделяет микобактерии в воздух и заражает других людей), закрытая форма (больной является носителем и не выделяет возбудителя в окружающую среду).
Когда человек с туберкулезом становится заразным?
Инфицированный человек становится контагиозным (заразным) только в том случае, если у него активно развивается клиническая симптоматика. Это означает, что латентное, пассивное носительство микобактерии исключает передачу туберкулеза.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Люди с ВИЧ находятся в группе риска по развитию туберкулеза, поэтому важно регулярно проверять свое здоровье и проходить тесты на наличие туберкулеза, особенно если вы находитесь в группе риска.
СОВЕТ №2
Соблюдайте режим лечения. Если у вас диагностирован ВИЧ, строго следуйте назначенному лечению. Антиретровирусная терапия помогает поддерживать уровень вируса на низком уровне и снижает риск развития туберкулеза.
СОВЕТ №3
Укрепляйте иммунную систему. Правильное питание, регулярные физические нагрузки и отказ от вредных привычек, таких как курение и злоупотребление алкоголем, помогут укрепить вашу иммунную систему и снизить риск инфекций, включая туберкулез.
СОВЕТ №4
Общайтесь с медицинскими специалистами. Не стесняйтесь задавать вопросы своему врачу о ВИЧ и туберкулезе. Получение информации и поддержки от профессионалов поможет вам лучше понять свое состояние и принимать обоснованные решения о здоровье.